Introduzione
I Peripheral Intra-Venous Catheter (PIVC) rappresentano i dispositivi di accesso venoso maggiormente utilizzati nella pratica clinica e nei differenti setting ospedalieri grazie alla loro facilità di inserimento/rimozione e al basso costo. Si stima che fino al 70% dei pazienti ospedalizzati necessiti di PIVC durante la degenza [1].
Come per tutti gli accessi venosi, anche per i PIVC la procedura di posizionamento e il loro mantenimento in sede sono soggetti a complicanze, variabili tra il 30 e il 69% dei casi [1]. L’elevata incidenza di complicanze, minori rispetto a quelle che si registrano per i cateteri venosi centrali (CVC), concorre al “fallimento del catetere”.
Il processo di inserzione degli accessi vascolari può migliorare le proprie performance introducendo la medicazione di fissaggio I.V. con antimicrobico?
Le cause includono: flebite delle vene superficiali dovuta a contaminazione batterica e/o danno chimico e/o danno meccanico e/o ostruzione locale del flusso sanguigno; parziale dislocazione del catetere con associata infiltrazione/stravaso dell’infuso nei tessuti circostanti; occlusione del lume del catetere; infezioni localizzate o sistemiche.
Le infezioni catetere correlate (CRI – Catether Related Infection) e le infezioni del flusso sanguigno (BSI – Blood Stream Infection) sono considerate alcune delle principali cause che conducono a fallimento del catetere [2]. Le CRI comprendono tutte le infezioni dell’exit-site, del tunnel e della tasca del catetere. Le BSI vengono più precisamente denominate CRBSI (Catheter Related Blood Stream Infection) quando si riferiscono a infezioni del sangue clinicamente e microbiologicamente correlate al catetere attraverso esami di laboratorio. I tassi di incidenza variano da 0,5 a 0,7 BSI associate a PIVC per 1.000 giorni-catetere [2]. La mortalità complessiva a 30 giorni segnalata per PIVC-BSI varia dall’11% al 13,2% [2]. Una medicazione e un fissaggio efficace garantiscono l’adesione del catetere alla cute e il mantenimento della posizione in situ, prevenendo possibili complicanze e fornendo una barriera fisica tra l’exit-site e l’ambiente, riducendo così la probabilità di sviluppare infezioni.
Tra le recenti innovazioni, per una migliore gestione dei cateteri venosi periferici, sta emergendo la tecnologia Tegaderm™ CHG (nel seguito medicazione di fissaggio I.V. con antimicrobico o medicazione di fissaggio I.V. con CHG), perché:
- è trasparente e consente una corretta ispezione dell’exit-site;
- garantisce il fissaggio grazie al bordo rinforzato in tessuto non tessuto sterile, progettato per ridurre al minimo i movimenti;
- presenta l’antimicrobico clorexidina gluconato (CHG) al 2%, all’interno della matrice collosa, con rilascio di circa una settimana.
Tuttavia, nonostante i benefici sotto il profilo tecnico, l’utilizzo della medicazione di fissaggio I.V. con antimicrobico non risulta essere standardizzato nella pratica clinica. L’obiettivo dell’indagine proposta è quindi quello di valutare, in un’ottica multidimensionale, l’impatto del suo utilizzo introducendolo nella pratica clinica, generalmente rappresentata da uno Standard of Care (SoC), quale la medicazione sterile adesiva in poliuretano semipermeabile trasparente.
Metodi
Per poter rispondere alla policy question: “Il processo di inserzione degli accessi vascolari può migliorare le proprie performance introducendo la medicazione di fissaggio I.V. con antimicrobico?”, è stata condotta una valutazione di Health Technology Assessment (HTA), assumendo il punto di vistadella A.O.U. Città della Salute e della Scienza di Torino e considerando un orizzonte temporale di 12 mesi.
La valutazione è stata condotta attraverso la disamina delle dimensioni derivanti dai modelli maggiormente utilizzati in sede di assessment di tecnologia sanitaria, rappresentati dal Core Model di EUnetHTA [3] e dall’AdHopHTA [4].
Differenti fonti di dati sono state utilizzate per l’assessment:
- evidenze derivanti dalla letteratura, per il reperimento delle informazioni evidence-based di sicurezza e di efficacia
- dati di real-life derivanti dalla struttura coinvolta, per la definizione dei potenziali benefici economici ed organizzativi della medicazione di fissaggio I.V. con CHG rispetto a SoC;
- percezioni dei professionisti sanitari, mediante strutturazione e somministrazione di questionari qualitativi.
Analisi della letteratura: efficacia e sicurezza
L’analisi della letteratura scientifica è stata condotta seguendo il metodo PICO:
- P: pazienti adulti di età ≥ 18 anni aventi un accesso venoso periferico in ambiente ospedaliero;
- I: medicazione di fissaggio I.V. con antimicrobico o medicazione di fissaggio I.V. con CHG;
- C: Standard of Care (SOC), rappresentato dalla medicazione sterile adesiva in poliuretano semipermeabile trasparente;
- O: riduzione delle infezioni (CRBSI/CRI), riduzione complicanze).
Sono stati selezionati articoli pubblicati tra il 2018 e il 2023. Gli articoli risultanti da questa prima fase sono stati 47. Nella fase di inclusione/esclusione è stato definito che 44 articoli non fossero idonei perché non rispondevano al PICO o non presentavano dati di efficacia e sicurezza utili alla valutazione HTA. Dei tre studi selezionati, i due osservazionali [5, 6], valutati con la New Ottawa Scale, sono stati anch’essi esclusi avendo ottenuto rispettivamente punteggi pari a 3 e 4.
L’unico studio idoneo è stato l’RCT prodotto da Corley e colleghi [1], valutato attraverso la Jadad Scale con punteggio massimo. È stato necessario estendere la ricerca all’interno della Guida del NICE [7], poiché lo studio di Corley riportava dati di sicurezza ed efficacia solo inerenti alla tecnologia SoC. Il trial di Timsit [8], confermato dal punteggio ottenuto attraverso la valutazione con Jadad Scale, presentava al suo interno i dati necessari per la valutazione della tecnologia innovativa. Considerando però che Timsit [8] non presentava outcome inerenti ai PIVC, si è ragionato per analogia sui dati di questo studio che indaga sì la tecnologia innovativa, ma relativamente ai CVC.
La Tabella 1 mostra gli outcome clinici, in termini di efficacia e sicurezza, che derivano dall’uso per i PIVC della tecnologia innovativa rispetto allo SoC.
PARAMETRI DI EFFICACIA | ||||||
|---|---|---|---|---|---|---|
Medicazione di fissaggio I.V. con antimicrobico | SoC | Hazard ratio (CI) | P-value | |||
CRBSI | n per 1000 cateteri/gg | 0,5 | 1,3 | 0.402 (0.186–0.868) | p-value=0.02 | Timsit [8] |
Colonizzazione del catetere | n per 1000 cateteri / gg | 4,3 | 10,9 | 0.412 (0.306–0.556) | p-value<0.0001 | |
Principali CRI | n per 1000 cateteri / gg | 0,69 | 2,11 | 0.328 (0.174–0.619) | p-value=0.0006 | |
PARAMETRI DI SICUREZZA | ||||||
Medicazione di fissaggio I.V. con antimicrobico | SoC | Cerotto altamente adesivo | P-value | |||
938 pz/2108 cateteri | 476 pz/ 1067 cateteri | 465 pz / 988 cateteri | ||||
Allergia da contatto, secondo i criteri dichiarati da ICDRG (International Contact Dermatitis Research Group) | % sui pz | 2,3 | 0,7 | 1,4 | p-value=0.0005 | Timsit [8] |
Grave dermatite da contatto che richiede la rimozione della medicazione | Pz | 22 | 1 | 4 | p-value=0,0005 per il confronto tra i tre gruppi; p-value<0,0001 per il confronto tra medicazioni alla CHG e senza CHG; p-value=0,17 per il confronto tra cerotti normale e altamente adesivo senza CHG | |
% dei pz | 2,34 | 0,21 | 0,48 | |||
n per 1000 cateteri / gg | 1,1 | 0,1 | 0,5 | |||
COMPLICANZE E CORRELATA OCCORRENZA | ||||||
Fallimento del catetere | Flebite | 16,3% | Non applicabile | Corley [1] | ||
Infiltrazioni / stravaso | 16,3% | |||||
Rimozioni accidentali / dislocazioni | 10,6% | |||||
Complicanze locali durante la permanenza del catetere | Rossore | 6,7% | ||||
Gonfiamento | 3,8% | |||||
Cordoncino palpabile | 3,8% | |||||
Dolore o tensione | 13,5% | |||||
Perdita | 4,8% | |||||
Caldo | 1,1% | |||||
Dislocazione parziale | 2,9% | |||||
Eventi avversi cutanei | Lividi | 6,7% | ||||
Prurito | 2,9% | |||||
Residuo di adesivo | 3,9% | |||||
Lesione da pressione | 1% | |||||
Tabella 1. Dati di efficacia clinica e di sicurezza estrapolati dagli studi
Impatti quantitativi: economico-finanziario, organizzativo e sociale
L’Azienda Ospedaliera di riferimento ha fornito i dati relativi al bacino reale di utilizzo della tecnologia; partendo dal consumo medio annuo di medicazioni per PIVC correlabili allo SoC (390.000 circa) e considerata la frequenza media di cambio pari a circa 2 per paziente, è risultata una stima di natura conservativa di circa 195.000 pazienti annui con necessità di utilizzo della tecnologia.
La valutazione della dimensione economico-finanziaria è partita dall’analisi di processo, così da poter poi procedere alla valorizzazione dello stesso, attraverso lo strumento dell’Activity Based Costing (ABC). Il processo, con utilizzo della medicazione di fissaggio I.V. con CHG e dello SoC, risulta il medesimo. La differenza principale risiede nell’occorrenza degli eventi avversi e nel numero di sostituzioni della medicazione (ipotesi guidata dalla letteratura scientifica e dalle linee guida internazionali).
Il dispositivo innovativo presenta un rapporto costo-efficacia migliore rispetto allo Standard of Care
A seguito della valorizzazione economica, è stato calcolato il rapporto costo-efficacia (CEV – Cost Effectiveness Value), sulla base del parametro efficacia relativo alle CRI, esaminato in termini positivi.
Il dispositivo medico innovativo (ossia la medicazione di fissaggio I.V. con antimicrobico) presenta un CEV migliore rispetto a SoC. Il valore dell’ICER (Incremental Cost-Effectiveness Ratio) negativo conferma che la medicazione di fissaggio I.V. con antimicrobico è vantaggiosa dal punto di vista economico poiché, rispetto alla SoC, presenta un livello di efficacia superiore a un costo inferiore. In Tabella 2 sono sintetizzati i risultati.
Medicazione di fissaggio I.V. con antimicrobico | SoC | |
Tassi di sostituzione durante il processo | 2 | 1 |
Insorgenza di complicanze CRI | 0,69% | 2,11% |
Assenza di complicanze CRI | 99,31% | 97,89% |
Costo medio processo per paziente | 12,30 € | 14,35 € |
CEV | 14,659 | 12,383 |
ICER | -160,28 | |
Tabella 2. Costo medio del processo per paziente e calcolo di CEV e ICER
Per condurre la Budget Impact Analysis (BIA) è stato necessario simulare scenari di implementazione della medicazione di fissaggio I.V. con antimicrobico, ipotizzando le percentuali attraverso una misurazione “in loco” del peso dei reparti sulla base del numero di pazienti assegnati, delle loro caratteristiche e della pratica clinica in uso (Tabella 3).
Scenario | Descrizione | Popolazione NO | Popolazione SI |
Scenario basale | Situazione AS-IS, coincidente con le prassi cliniche attuali | 195.000 | 0 |
Scenario 1 – 8% | Coinvolge tutti i reparti che eseguono Trapianti e l’Ematologia | 179.400 | 15.600 |
Scenario 2 – 15% | Aggiunge Oncologia | 165.750 | 29.250 |
Scenario 3 – 25% | Aggiunge Sale Operatorie di Urgenza, Rianimazione e Anestesia, Medicina d’urgenza | 146.250 | 48.750 |
Tabella 3. Scenari di implementazione della tecnologia
Le analisi condotte mediante questionari somministrati ai professionisti sanitari hanno evidenziato che la tecnologia innovativa potrebbe impattare positivamente sulla riduzione del tasso delle infezioni, soprattutto nei reparti in cui vengono assistiti pazienti con patologie ematologiche, pazienti sottoposti a trapianto, oncologici e critici. Dall’analisi emerge che per avere il miglior vantaggio in termini economici risulta più conveniente implementare la nuova tecnologia seguendo lo Scenario 3 a cui corrisponde un risparmio di 100.043,11€ (Tabella 4), ipotizzando che a ciascuno scenario corrisponda l’estensione d’uso della tecnologia ai reparti indicati con relativo incremento percentuale d’utilizzo nella AO considerata.
Scenario | NO | SI | Impatto sul budget |
Scenario basale | 2.798.131,22 € | 0,00 € | 2.798.131,22 € |
Scenario 1 – 8% | 2.574.280,72 € | 191.836,70 € | 2.766.117,43 € |
Scenario 2 – 15% | 2.378.411,54 € | 359.693,82 € | 2.738.105,36 € |
Scenario 3 – 25% | 2.098.598,42 € | 599.489,70 € | 2.698.088,11 € |
Tabella 4. Costo del percorso in base allo scenario
Relativamente all’impatto organizzativo, dall’analisi di processo è emersa una differenza nel minutaggio complessivo impiegato da un infermiere per la gestione del singolo paziente (19 minuti SoC versus 15 minuti per quanto concerne la medicazione di fissaggio I.V. con antimicrobico). Da questo punto di vista, è facilmente intuibile il beneficio organizzativo che la struttura sanitaria potrebbe ottenere alla luce dell’introduzione della nuova tecnologia in pratica clinica. Considerando la popolazione target e i differenti scenari oggetto di comparazione, la tecnologia innovativa produrrebbe un’ottimizzazione dei processi che vedrebbe nell’azienda di riferimento un risparmio totale di circa 3.250 ore.
Per la dimensione sociale, nonostante la medicazione innovativa permetta di ridurre il tasso di cambio medicazione, questo non ha riportato un elevato impatto sul costo sociale perché non incide direttamente sulla durata della degenza e quindi non influisce sui costi legati alla mancata produttività del paziente e/o del caregiver.
Percezione dei professionisti
Al fine di valutare la percezione dei professionisti, sono stati somministrati dei questionari a otto infermieri esperti in accessi vascolari afferenti al CTO dell’A.O.U. Città della Salute e della Scienza di Torino e al Dipartimento riabilitativo di Fondazione Teresa Camplani di Cremona. I punteggi delle dimensioni derivati dai questionari somministrati sono riportati in Tabella 5 e si basano su una scala di valutazione variabile da un minimo di -3 (impatto molto negativo sulla dimensione indagata) ad un massimo di +3 (impatto molto positivo sulla dimensione indagata).
Dimensione | SoC | Medicazione di fissaggio I.V. con antimicrobico | NOTE |
Sicurezza | 1,17 | 1,36 | La medicazione di fissaggio I.V. con antimicrobico risulta preferibile per il profilo di sicurezza generale per il paziente; riduzione delle complicanze cutanee. SoC viene percepito preferibile per gli eventi severi e di moderata entità. |
Efficacia | 1,03 | 2,31 | La medicazione di fissaggio I.V. con antimicrobico risulta avere un impatto significativamente positivo sulla riduzione di complicanze di natura infettiva oltre che per la tenuta sul fissaggio. |
Equità | 0,41 | 1,25 | La medicazione di fissaggio I.V. con antimicrobico può avere un impatto positivo sul tempo e sulla qualità della degenza, sul processo per complicanze infettive e sui tempi di ospedalizzazione. SoC viene percepito come maggiormente accessibile in termini di fruibilità all’interno delle UU.OO. di riferimento. |
Sociale ed Etico | 1,16 | 1,70 | La medicazione di fissaggio I.V. con antimicrobico viene percepito come migliorativo per quanto attiene la soddisfazione del paziente, la qualità della degenza ospedaliera e la qualità della vita del paziente. |
Legale | 1,95 | 2,27 | La medicazione di fissaggio I.V. con antimicrobico viene percepito come migliorativo in termini di assoggettamento al prezzo e di acquisizione di regolamentazione per il suo utilizzo. Lo SoC invece viene percepito come superiore per quanto attiene la presenza di raccomandazioni. |
Organizzativo breve periodo | -1,29 | -0,78 | La medicazione di fissaggio I.V. con antimicrobico viene percepito sempre come migliorativo, sia nel breve periodo (12 mesi) sia nel medio e lungo periodo (24-36 mesi). Soprattutto nel lungo periodo il know-how sulla tecnologia è aumentato, limando le difficoltà iniziali |
Organizzativo lungo periodo | -0,62 | 0,53 |
Tabella 5. Percezione dei professionisti
Conclusioni
Dalla pesatura finale delle dimensioni la SoC ha ottenuto un valore lievemente inferiore (0,72) e prossimo a quello della tecnologia innovativa (0,74) (Figura 1).
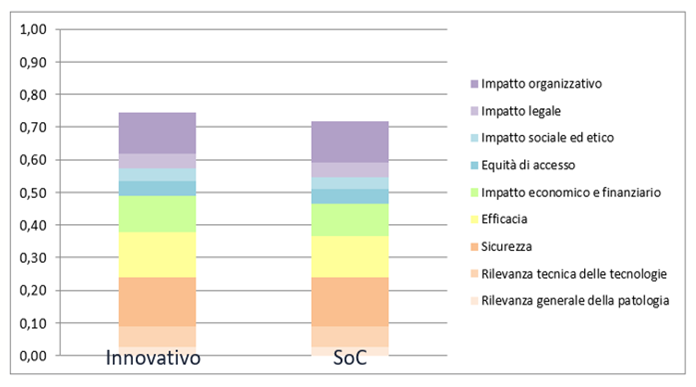
Figura 1. Rappresentazione della pesatura finale
Entrambe le soluzioni risultano adatte alla pratica clinica e sono utilizzabili anche contemporaneamente all’interno delle strutture sanitarie.
Dal punto di vista clinico, l’adozione della tecnologia innovativa risulterebbe particolarmente indicata all’interno di quelle unità operative con pazienti che presentano fattori di rischio critici predisponenti allo sviluppo di sepsi con conseguenti esiti gravi.
La tecnologia innovativa è particolarmente indicata nelle unità operative con pazienti a maggiore rischio di sepsi
Nonostante vi sia contezza dell’importanza che va rivolta alla corretta gestione degli accessi vascolari, la cultura sui PIVC è a oggi meno sviluppata rispetto a quella sugli accessi venosi centrali. Tale dato è confermato dall’assenza, in taluni casi, di protocolli specifici (interni aziendali e/o regionali), e da procedure che variano spesso anche da reparto a reparto. Le evidenze raccolte potrebbero rappresentare uno stimolo per ulteriori analisi presso altre strutture aziendali, nonché per la conduzione di nuovi RCT finalizzati alla valutazione più attenta del profilo di sicurezza e di efficacia del dispositivo innovativo (medicazione di fissaggio I.V. con antimicrobico).
Sarebbe auspicabile disporre di raccomandazioni per l’introduzione della tecnologia innovativa, e PDTA armonizzati a livello aziendale e/o regionale, che supportino la pratica clinica nella corretta gestione dei PIVC all’interno delle differenti Unità Operative delle strutture ospedaliere.
Bibliografia
- Corley A, Ullman AJ, Marsh N, et al. A pilot randomized controlled trial of securement bundles to reduce peripheral intravenous catheter failure. Heart Lung. 2023;57:45-53
- Zingg W, Barton A, Bitmead J, et al. Best practice in the use of peripheral venous catheters: A scoping review and expert consensus. Infect Prev Pract. 2023;5(2):100271
- EUnetHTA Joint Action 2, Work Package 8. HTA Core Model® version 3.0; 2016
- Sampietro-Colom L, Lach K, Pasternack I, et al. Guiding principles for good practices in hospital-based Health Technology Assessment units. Int J Technol Assess Health Care. 2015;31(6):457-65
- Shimoni Z, Houdhoud N, Isaacs Y, et al. Observational study of peripheral intravenous catheter outcomes in an internal medicine department. Intern Med J. 2023;53(2):221-227
- Atay S, Yilmaz Kurt F. Effectiveness of transparent film dressing for peripheral intravenous catheter. J Vasc Access. 2021;22(1):135-140
- NICE. Tegaderm CHG securement dressing for vascular access sites in critically ill adults. Guidance. 2019 Sep.
- Timsit JF, Mimoz O, Mourvillier B, et al. Randomized controlled trial of chlorhexidine dressing and highly adhesive dressing for preventing catheter-related infections in critically ill adults. Am J Respir Crit Care Med. 2012;186(12):1272-8