Secondo quanto riportato sul sito del Ministero della Salute, ogni cittadino iscritto al Servizio Sanitario Nazionale (SSN) ha diritto a un medico di medicina generale (MMG) attraverso il quale può accedere a tutti i servizi e prestazioni inclusi nei Livelli Essenziali di Assistenza (LEA). Il MMG non è un medico dipendente del SSN, ma lavora in convenzione con l’Azienda Sanitaria Locale (ASL): il suo rapporto di lavoro è regolamentato dall’Accordo Collettivo Nazionale (ACN), dagli Accordi Integrativi Regionali e dagli Accordi Attuativi Aziendali a livello delle singole ASL.
«L’allarme sulla carenza dei MMG – afferma Nino Cartabellotta Presidente della Fondazione GIMBE – oggi riguarda tutte le Regioni ed è frutto di un’inadeguata programmazione che non ha garantito il ricambio generazionale in relazione ai pensionamenti attesi. Così oggi spesso diventa un’impresa poter scegliere un MMG vicino a casa, con conseguenti disagi e rischi per la salute, in particolare di anziani e fragili».

Al fine di comprendere meglio il fenomeno, la Fondazione GIMBE ha analizzato le dinamiche e le criticità insite nelle norme che regolano l’inserimento dei MMG nel SSN e stimato l’entità della carenza attuale e futura di MMG nelle Regioni italiane. «Le nostre analisi – spiega Cartabellotta – sono tuttavia condizionate da alcuni rilevanti ostacoli. Innanzitutto, i 21 differenti Accordi Integrativi Regionali introducono una grande variabilità nella distribuzione degli assistiti in carico ai MMG e ciò può sovra o sotto-stimare il reale fabbisogno in relazione alla situazione locale; in secondo luogo, su carenze e fabbisogni è possibile effettuare solo una stima media regionale, perché la reale necessità di MMG viene determinata da ciascuna ASL sugli ambiti territoriali di competenza. Infine, i dati ufficiali sugli assistiti in carico ai medici che stanno frequentando il Corso di Formazione Specifica in Medicina Generale non sono pubblicamente disponibili».
Dinamiche e criticità
Secondo quanto previsto dall’ACN, il numero massimo di assistiti di un MMG è fissato a 1.500: in casi particolari può essere incrementato fino a 1.800, numero che talora viene ulteriormente superato attraverso deroghe locali (es. fino a 2.000 nella Provincia Autonoma di Bolzano), o per casi di indisponibilità di MMG oltre che per le scelte temporanee affidate al medico (es. extracomunitari senza permesso di soggiorno, non residenti). Parallelamente, esistono motivazioni che determinano un numero inferiore di assistiti: autolimitazione delle scelte, MMG con ulteriori incarichi (es. la continuità assistenziale) che ne limitano le scelte, MMG che si trovano nel periodo iniziale di attività e/o che esercitano la professione in zone disagiate. «Per ciascun MMG – commenta il Presidente GIMBE – il carico potenziale di assistiti rispetto a quello reale restituisce un quadro molto eterogeneo: accanto a una quota di MMG “ultra-massimalisti” che sfiora il 50% ci sono colleghi con un numero molto basso di assistiti».
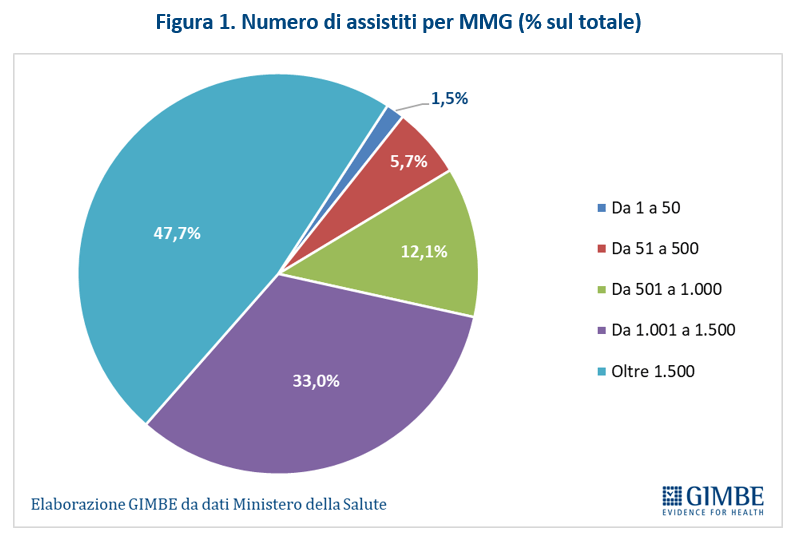
I dati forniti dal Ministero della Salute, riferiti all’anno 2022, documentano infatti che su 39.366 MMG il 47,7% ha più di 1.500 assistiti; il 33% tra 1.001 e 1.500 assistiti; il 12,1% da 501 a 1.000; il 5,7% tra 51 e 500 e l’1,5% meno di 51 (figura 1). In particolare, il massimale di 1.500 assistiti viene superato da più di un MMG su due in Emilia-Romagna (51,5%), Campania (58,4%), Provincia Autonoma di Trento (59,1%), Valle D’Aosta (59,2%), Veneto (64,7%). E addirittura da due MMG su tre nella Provincia Autonoma di Bolzano (66,3%) e in Lombardia (71%) (figura 2). «Questo sovraccarico di assistiti – commenta Cartabellotta – determina inevitabilmente una riduzione della disponibilità oraria e, soprattutto, della qualità dell’assistenza accendendo “spie rosse” su tre elementi fondamentali: la reale disponibilità di MMG in relazione alla densità abitativa, la distribuzione omogenea e capillare sul territorio e la possibilità per i cittadini di esercitare il diritto della libera scelta».
I nuovi MMG vengono inseriti nel SSN previa identificazione da parte della Regione (o soggetto da questa individuato) delle cosiddette “zone carenti”, ovvero gli ambiti territoriali dove è necessario colmare il fabbisogno e garantire una diffusione capillare dei MMG.
Secondo l’ACN per ciascun ambito territoriale può essere iscritto un medico ogni 1.000 residenti o frazione di 1.000 superiore a 500 di età ≥14 anni (cd. rapporto ottimale); è inoltre consentita, tramite gli Accordi Integrativi Regionali, una variazione di tale rapporto fino a 1.300 residenti per medico (+30%).
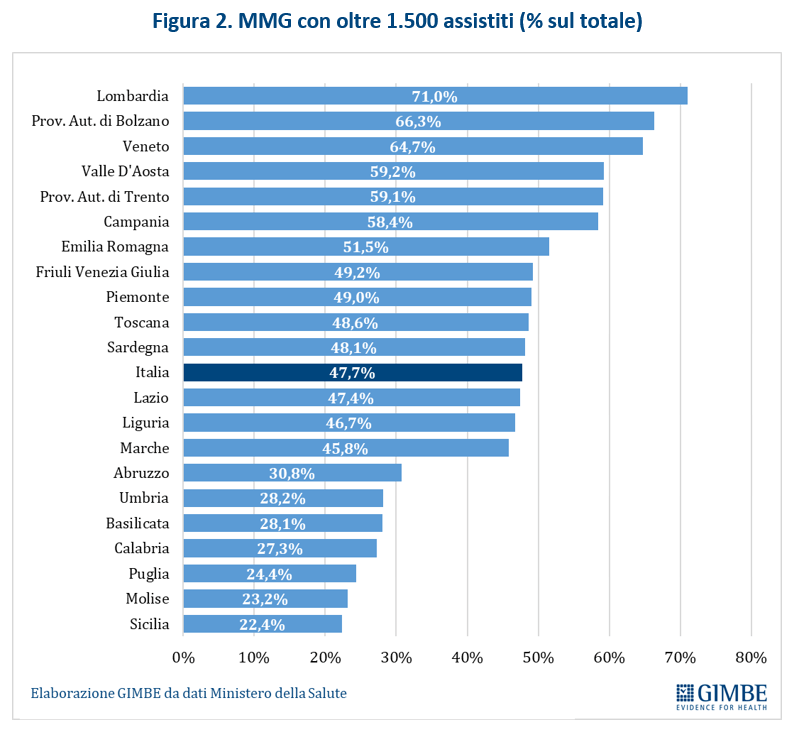
«Desta non poche preoccupazioni – commenta Cartabellotta – la distribuzione anagrafica dei MMG: infatti nel 2022 il 72,5% dei MMG in attività aveva oltre 27 anni di anzianità di laurea, con quasi tutte le Regioni del Centro-Sud sopra la media nazionale, anche in conseguenza di politiche sindacali che spesso non hanno favorito il ricambio generazionale». In particolare nella maggior parte delle Regioni meridionali gli MMG con oltre 27 anni di laurea sono più di 3 su 4: Calabria (89,4%), Sicilia (81,7%), Campania (80,7%), Sardegna (79,7%), Molise (78,4%), Basilicata (78,3%), Puglia (78%) (figura 3).
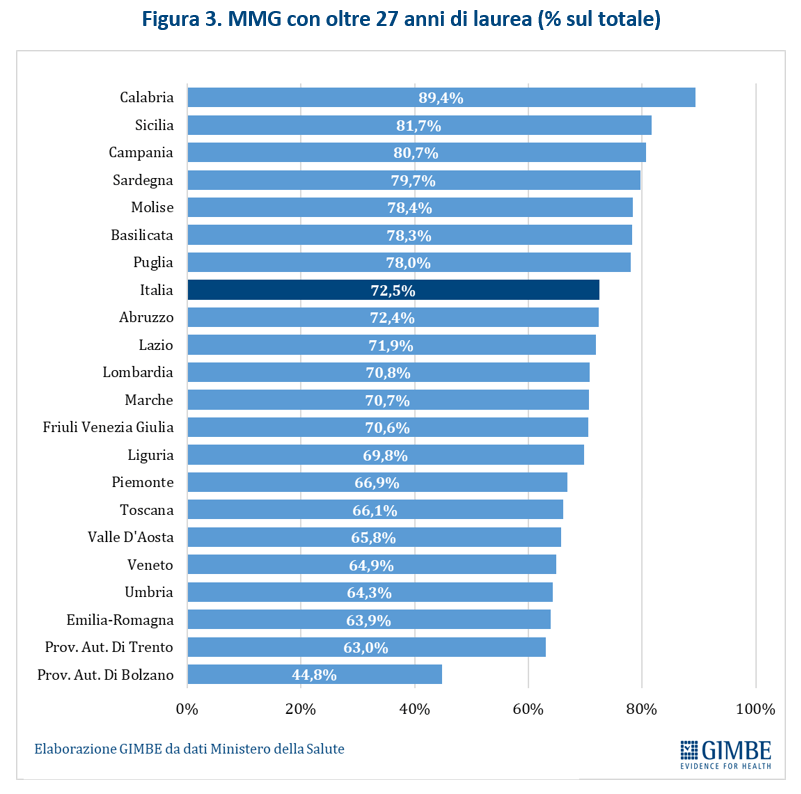
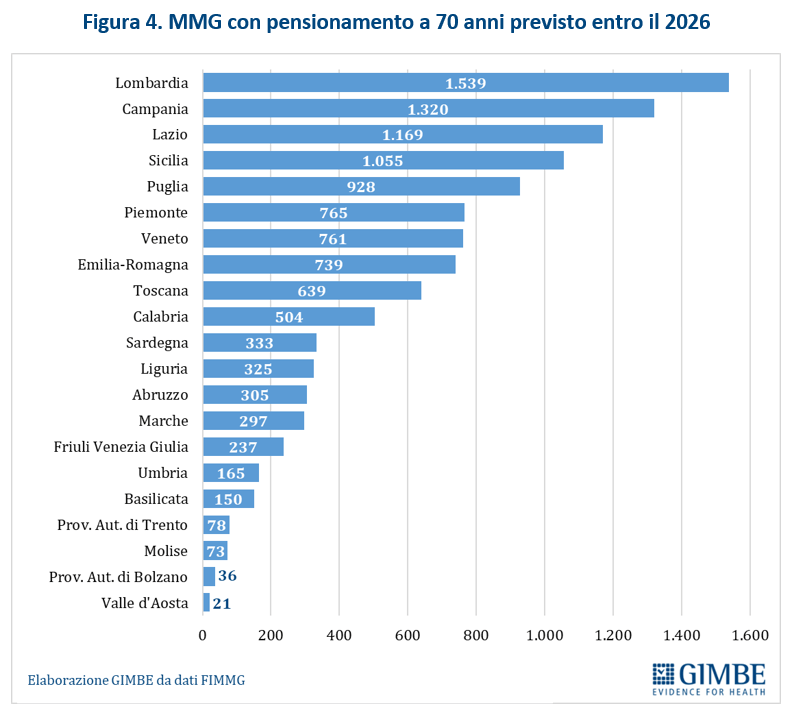
Secondo i dati forniti dalla Federazione Italiana dei Medici di Medicina Generale (FIMMG), tra il 2023 e il 2026 sono 11.439 gli MMG che hanno compiuto o compiranno 70 anni, raggiungendo così l’età massima per la pensione, deroghe a parte: dai 21 della Valle D’Aosta ai 1.539 della Lombardia (figura 4).
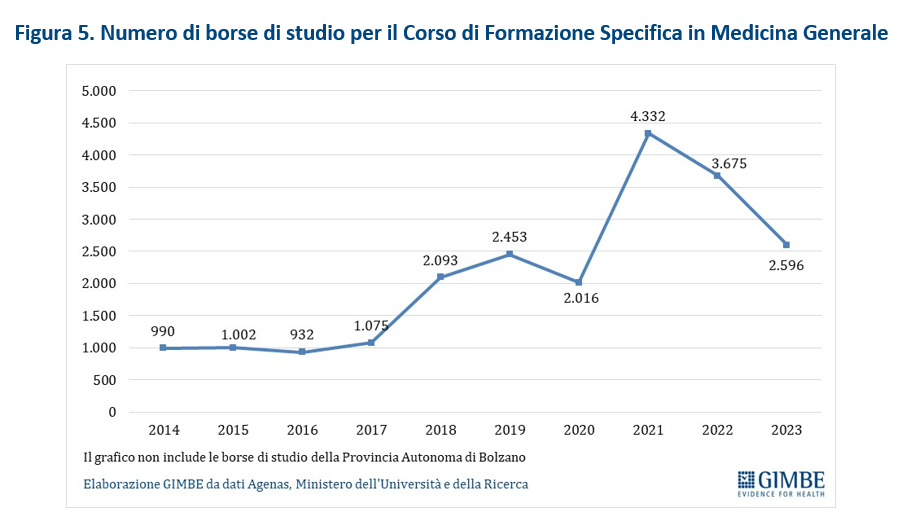
Il numero di borse di studio ministeriali destinate al Corso di Formazione Specifica in Medicina Generale, dopo un periodo di sostanziale stabilità (2014-2017) intorno a 1.000 borse annue (figura 5), è aumentato raggiungendo un picco nel 2021 (n. 4.332).
Tali incrementi sono dovuti sia alle risorse del DL Calabria che negli anni 2019-2022 hanno finanziato ulteriori 3.277 borse, sia a quelle del PNRR che negli anni 2021-2023 hanno finanziato complessivamente 2.700 borse aggiuntive. «Solo attraverso finanziamenti straordinari dunque – chiosa Cartabellotta – è stato possibile coprire il costo delle borse di studio, peraltro non sufficienti a colmare il ricambio generazionale entro il 2026».
Stima delle carenze attuali e future
Per effettuare tali stime sono state utilizzate le rilevazioni della Struttura Interregionale Sanitari Convenzionati (SISAC) al 1 gennaio 2023, più recenti di quelle del Ministero della Salute.
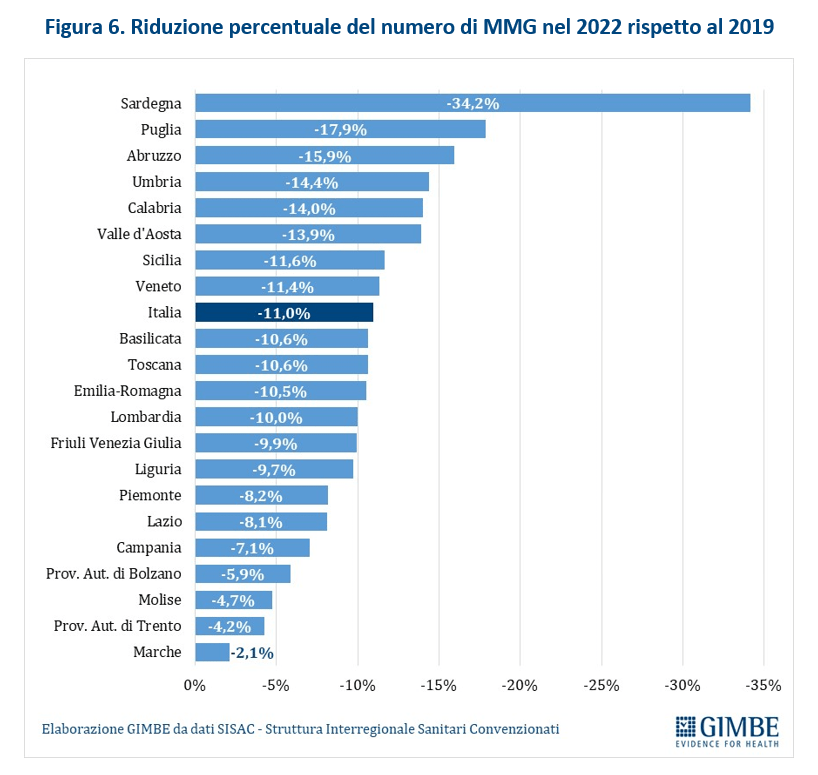
I dati SISAC documentano una progressiva diminuzione dei MMG in attività: nel 2022 erano 37.860, ovvero 4.149 in meno rispetto al 2019 (-11%) con notevoli variabilità regionali: dal -34,2% della Sardegna al -4,7% del Molise (figura 6).
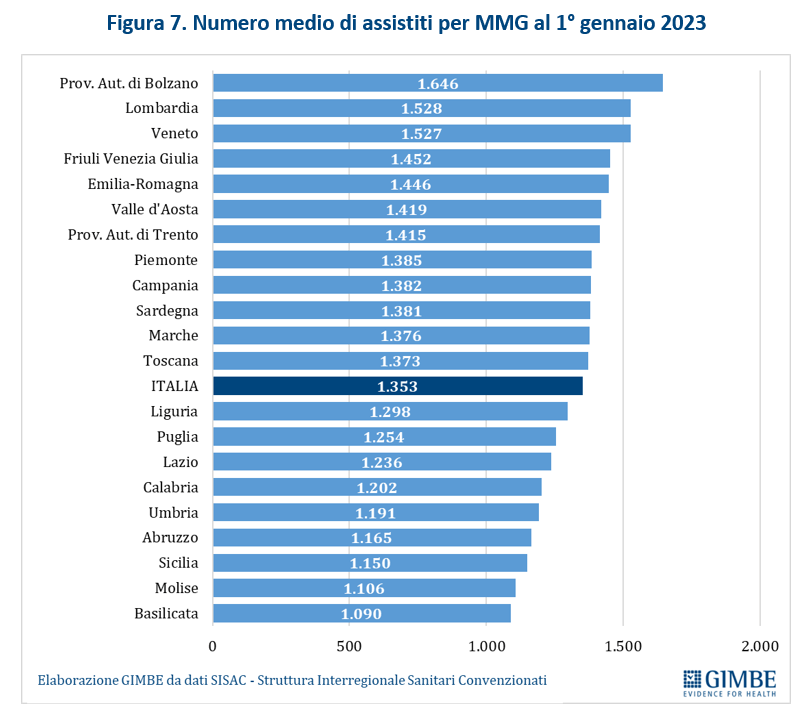
Secondo i dati SISAC al 1° gennaio 2023 37.860 MMG avevano in carico oltre 51,2 milioni di assistiti. In termini assoluti, la media nazionale è di 1.353 assistiti per MMG rispetto ai 1.307 del 2022: dai 1.090 della Basilicata ai 1.646 della Provincia Autonoma di Bolzano (figura 7). «Lo scenario reale – precisa Cartabellotta – è molto più critico di quanto lascino trasparire i numeri: infatti, con questo livello di saturazione dei MMG si compromette il principio della libera scelta. Di conseguenza, è spesso impossibile trovare la disponibilità di un MMG vicino a casa, non solo nelle cosiddette aree desertificate (zone a bassa densità abitativa, condizioni geografiche disagiate, rurali e periferiche) dove i bandi per gli ambiti territoriali carenti vanno spesso deserti, ma anche nelle grandi città metropolitane».
«In conseguenza delle criticità sopra rilevate – spiega Cartabellotta – è possibile stimare solo il fabbisogno medio regionale di MMG in relazione al numero di assistiti, in quanto la necessità di ciascun ambito territoriale carente viene identificato dalle ASL secondo variabili locali». Se l’obiettivo è garantire la qualità dell’assistenza, la distribuzione capillare in relazione alla densità abitativa, la prossimità degli ambulatori e l’esercizio della libera scelta, non si può far riferimento al massimale delle scelte per stimare il fabbisogno di MMG.
Di conseguenza la Fondazione GIMBE, ritenendo accettabile un rapporto di 1 MMG ogni 1.250 assistiti (valore medio tra il massimale di 1.500 e l’attuale rapporto ottimale di 1.000) e utilizzando le rilevazioni SISAC, stima al 1° gennaio 2023 una carenza di 3.114 MMG, con situazioni più critiche nelle grandi Regioni del Nord: Lombardia (-1.237), Veneto (-609), Emilia Romagna (-418), Piemonte (-296), oltre che in Campania (-381) (figura 8).
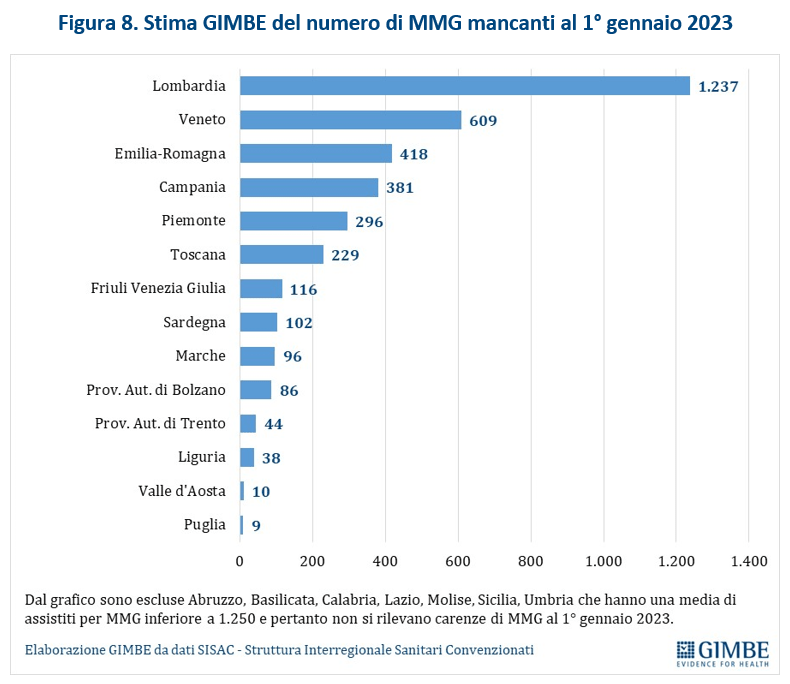
Tenendo conto dei pensionamenti attesi e del numero di borse di studio finanziate per il Corso di Formazione in Medicina Generale, è stata stimata la carenza di MMG al 2026, anno in cui dovrebbe “decollare” la riforma dell’assistenza territoriale prevista dal PNRR.
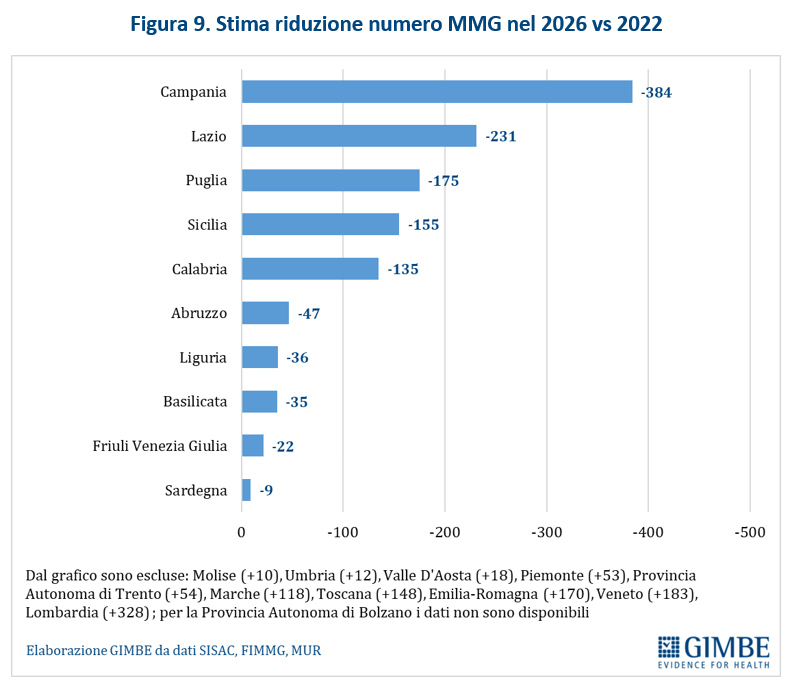
Considerando l’età di pensionamento ordinaria di 70 anni e il numero borse di studio messe a bando per gli anni 2020-2023 comprensive di quelle del DL Calabria per cui si sono presentati candidati, nel 2026 il numero dei MMG diminuirà di 135 unità rispetto al 2022, ma con nette differenze regionali (figura 9).
In particolare saranno tutte le Regioni del Sud (tranne il Molise) nel 2026 a scontare la maggior riduzione di MMG: Campania (-384), Puglia (-175), Sicilia (-155), Calabria (-135), Abruzzo (-47), Basilicata (-35), Sardegna (-9,) oltre a Lazio (-231), Liguria (-36) e Friuli Venezia Giulia (-22).
La stima dell’entità della carenza è condizionata da differenti fattori. In particolare, è sottostimata dall’eventuale scelta dei MMG di andare in pensione prima dei 70 anni, dal numero di borse non assegnate e dall’abbandono del Corso di Formazione in Medicina Generale (almeno 20%). Viene al contrario sovrastimata dall’eventuale decisione dei MMG di prolungare l’attività sino ai 72 anni e dalla possibilità dei medici iscritti al Corso di Formazione in Medicina Generale di acquisire già dal primo anno sino a 1.000 assistiti. «Infine – commenta Cartabellotta – tali stime risentiranno del nuovo ACN recentemente sottoscritto, nel quale sono previste varie novità».
«La progressiva carenza di MMG – conclude Cartabellotta – consegue sia ad errori nella pianificazione del ricambio generazionale, in particolare la mancata sincronia per bilanciare pensionamenti attesi e finanziamento delle borse di studio, sia a politiche sindacali non sempre lineari. E le soluzioni attuate, quali l’innalzamento dell’età pensionabile a 72 anni, la possibilità per gli iscritti al Corso di Formazione in Medicina Generale di acquisire sino a 1.000 assistiti e le deroghe regionali all’aumento del massimale, servono solo a “tamponare” le criticità, senza risolvere il problema alla radice. Occorre dunque mettere in campo al più presto una strategia multifattoriale: adeguata programmazione del fabbisogno, tempestiva pubblicazione da parte delle Regioni dei bandi per le borse di studio, adozione di modelli organizzativi che promuovano il lavoro in team, effettiva realizzazione della riforma dell’assistenza territoriale prevista dal PNRR (Case di comunità, Ospedali di Comunità, assistenza domiciliare, telemedicina), accordi sindacali in linea con il ricambio generazionale e la distribuzione capillare dei MMG. Guardando ai numeri, infatti, oltre alle carenze già esistenti, le proiezioni indicano – in particolare per le Regioni del Sud – un ulteriore calo dei MMG nei prossimi anni. Una “desertificazione” che lascerà scoperte milioni di persone, aggravando i problemi per l’organizzazione dell’assistenza sanitaria territoriale e soprattutto per la salute delle persone, in particolare anziani e fragili».