Introduzione
Ogni anno 69 milioni di persone nel mondo subiscono lesioni cerebrali traumatiche (TBI), con un significativo impatto sociale, economico e sulla salute pubblica [1]. La tempestività e la correttezza del soccorso al paziente traumatizzato possono influire sull’esito a breve, medio e lungo termine del trauma. In questi casi, i rischi di perdita di tempo e di inappropriatezza dell’assistenza devono essere ridotti al minimo [2].
Nel percorso diagnostico del TBI è importante considerare che spesso la valutazione iniziale non corrisponde a quella finale e che la clinica del paziente può evolvere e la tomografia assiale computerizzata (TC) può presentare lesioni in progressione, la cui entità può essere talvolta sottostimata all’ingresso [3].
La classificazione della gravità clinica del paziente TBI viene eseguita universalmente, secondo linee guida, utilizzando la Glasgow Coma Scale (GCS) [4,5].
Il 70-90% delle lesioni cerebrali è classificata come trauma cranico lieve (mTBI), in cui una diagnosi tempestiva può prevenire e minimizzare il peggioramento della condizione clinica
La presente valutazione è incentrata nello specifico sulla gestione in pronto soccorso (PS) del trauma cranico lieve (mTBI), definito come qualsiasi evento traumatico che interessi il distretto cranio-encefalico in soggetti con punteggio GCS 14-15.
La tematica risulta essere rilevante giacché il 70-90% delle lesioni cerebrali è classificata come mTBI, che è una condizione clinica ad alto rischio a causa dell’elevato tasso di morbilità e disabilità, in cui una diagnosi tempestiva può prevenire e minimizzare un peggioramento della condizione clinica [6]. La fase acuta del mTBI è caratterizzata dal 10% di rischio di lesioni intracraniche (ICI), dall’1% di rischio di lesioni che richiedano intervento neurochirurgico e da una mortalità bassa, che varia dall’1 al 4% [7].
A oggi, la metodica gold standard per la diagnosi del trauma cranico è la TC, data l’alta sensibilità, i tempi brevi di esecuzione e il fatto che sia ampiamente presente nelle strutture ospedaliere con reparti di Pronto Soccorso (PS) [8]. Tuttavia, l’esecuzione sistematica della TC in tutti i pazienti è correlata alla permanenza prolungata dei pazienti nei reparti di emergenza secondo i tempi di osservazione previsti dal percorso diagnostico, al costo elevato dell’indagine e al rischio radiologico, seppur minimo [9].
Per questo motivo, può essere utile la valutazione dell’introduzione nella pratica clinica di alcune tecnologie innovative a supporto della diagnosi del trauma cranico. Tra queste, si annovera la tecnologia Abbott i-STATTM TBI Plasma Test (Abbott Laboratories, Abbot Park, IL), approvata dalla U.S Food and Drugs Administration (FDA) e con marchio CE dal 2021 [10], nel percorso diagnostico per trauma cranico lieve negli adulti nel contesto del PS, basato sulla quantificazione di due biomarcatori di lesione cerebrale nel sangue periferico, ovvero le proteine idrolasi dell’ubiquitina C-terminale L1 (UCH-L1) e proteina fibrillare acida della glia (GFAP).
Sulla scorta di quanto sopra, diviene rilevante definire, seguendo un approccio multidimensionale tipico dell’Health Technology Assessment (HTA), gli impatti derivanti dall’introduzione in pratica clinica della sopra-indicata tecnologia innovativa, così da rispondere alla seguente Policy Question: “Esiste un reale vantaggio, dal punto di vista dell’azienda ospedaliera, nell’introduzione dell’analisi dei biomarcatori circolanti di danno cerebrale (proteine GFAP e UCHL1) nella gestione del paziente adulto (>= 18 anni) con trauma cranico lieve (mTBI) mediante la tecnologia Abbott i-STATTM TBI Plasma Test (Abbott Laboratories, Abbot Park, IL), inteso in termini di riduzione del numero di TC, e quindi di esposizione a radiazioni e di tempo di gestione del paziente in PS?”
Metodologia
Per il raggiungimento dell’obiettivo sopra illustrato, è stata condotta una valutazione di HTA che ha previsto l’utilizzo del Core Model di EUnetHTA (EUnetHTA, 2016) [11], presidiando le seguenti dimensioni: i) rilevanza generale della patologia; ii) rilevanza tecnica delle tecnologie oggetto di indagine; iii) sicurezza; iv) efficacia; v) impatto economico-finanziario; vi) impatto sociale ed etico; vii) impatto di equità; viii) impatto legale e xi) impatto organizzativo.
Si specifica come la presente valutazione HTA abbia assunto il punto di vista ospedaliero basato sui dati 2023 dell’Azienda Socio-Sanitaria Territoriale (ASST) di Lodi, nell’ottica di un potenziale investimento per la realtà stessa, così da comprendere gli impatti correlati all’introduzione della tecnologia innovativa considerando il bacino di utenza aziendale, costituito da pazienti adulti (≥18 anni) di entrambi i sessi, che si sono presentati al PS per TBI (N=1550), di cui 548 valutati come lievi (GCS 14-15) al triage.
Per la disamina delle nove dimensioni di HTA sono state utilizzate differenti fonti di dati, che vengono elencate di seguito:
- Informazioni derivanti dalla letteratura scientifica disponibili, basandosi sulla definizione del seguente PICO di indagine (Tabella 1)
- Informazioni derivanti dalla reale pratica clinica, così da definire i potenziali vantaggi di natura economico-organizzativa
- Informazioni derivanti dalla raccolta delle percezioni di un panel di 11 professionisti sanitari, selezionati tra medici internisti di PS, neuroradiologi, neurochirurghi e laboratoristi clinici, così da da evidenziare gli aspetti maggiormente rilevanti nella gestione del paziente mTBI in PS, in base alle reali necessità cliniche (unmet clinical needs)
Popolazione | Pazienti adulti (³18 anni) che afferiscono in Pronto Soccorso riferendo trauma cranico valutato lieve (GCS 14-15) al triage |
Intervento | Test Abbott i-STATTM TBI per la rilevazione nel plasma dei biomarcatori GFAP e UCH-L1 entro 12 ore dal trauma cranico, seguito da TC senza contrasto solo nei pazienti con test positivo |
Comparatore | TC del cranio senza contrasto per tutti i pazienti |
Outcome |
|
Tabella 1. Descrizione del PICO di indagine
Risultati della valutazione
Dati di efficacia risultanti dalla letteratura
Le informazioni sull’efficacia clinica della combinazione dei biomarcatori GFAP e UCH-L1 sono state ottenute attraverso una revisione sistematica della letteratura consultando PubMed, Science Direct e Cochrane Library per articoli in lingua inglese. Sono state utilizzate le parole chiave GFAP, UCH-L1, TBI e CT con la stringa di ricerca (((gfap) AND (UCH-L1)) AND (TBI)) AND (CT). La ricerca ha prodotto 38 risultati, di cui 4 sono stati considerati funzionali alla valutazione di HTA, applicando criteri di esclusione specifici, quali gli studi su a) popolazione pediatrica, b) trauma cranico moderato-severo (GCS<14), c) popolazioni speciali (alto rischio, uso di anticoagulanti, over 65), d) revisioni sui biomarcatori che non valutino la combinazione GFAP-UCH-L1 e revisioni con obiettivi diversi dall’esclusione di lesioni intracraniche diagnosticate con TC cranica.
Sulla base dei dati del trial più recente pubblicato (ALERT-TBI, 2021), la tecnologia innovativa ha una sensibilità di 0,958 (intervallo di confidenza al 95% [IC] = da 0,906 a 0,982), specificità di 0,404 (IC al 95% = da 0,382 a 0,427), valore predittivo negativo di 0,993 (IC al 95% = 0,985 a 0,997) e un valore predittivo positivo di 0,098 (IC al 95% = da 0,082 a 0,116) [12]. Sulla base di questi risultati, si evince che il test Abbott i-STATTM TBI Plasma può potenzialmente ridurre di circa il 38% il numero complessivo di TC del cranio in pazienti con mTBI, con un potenziale ruolo clinico nell’escludere (rule-out) la necessità di una TC tra i pazienti TBI che si presentano al PS.
Risultati quantitativi di natura economico-organizzativi
Per popolare la dimensione economico-finanziaria, è stata dapprima effettuata la mappatura dei due percorsi terapeutici, ovvero lo scenario AS IS, basato sull’utilizzo della TC a scopo diagnostico, e quello TO BE, ipotizzando l’utilizzo della tecnologia innovativa per identificare i soggetti negativi e non meritori di ulteriori approfondimenti diagnostici (Figura 1).
Sono stati mappati i due percorsi terapeutici: lo scenario attuale (AS IS) e lo scenario TO BE
Per stabilire lo scenario attuale, è stata analizzata la gestione del trauma cranico lieve nell’adulto (≥18 anni) presso l’ASST coinvolta, ricostruendo le fasi per la valutazione del rischio di lesione intracranica e l’eleggibilità a ulteriori approfondimenti diagnostici.
Per quanto riguarda l’introduzione della nuova tecnologia, il nuovo percorso ipotizzato prevede modalità simili a quelle attuali con la differenza principale che il test dei biomarcatori è eseguito su tutta la popolazione considerata durante il triage. In caso di valutazione negativa, il paziente verrà dimesso senza necessità di osservazione.
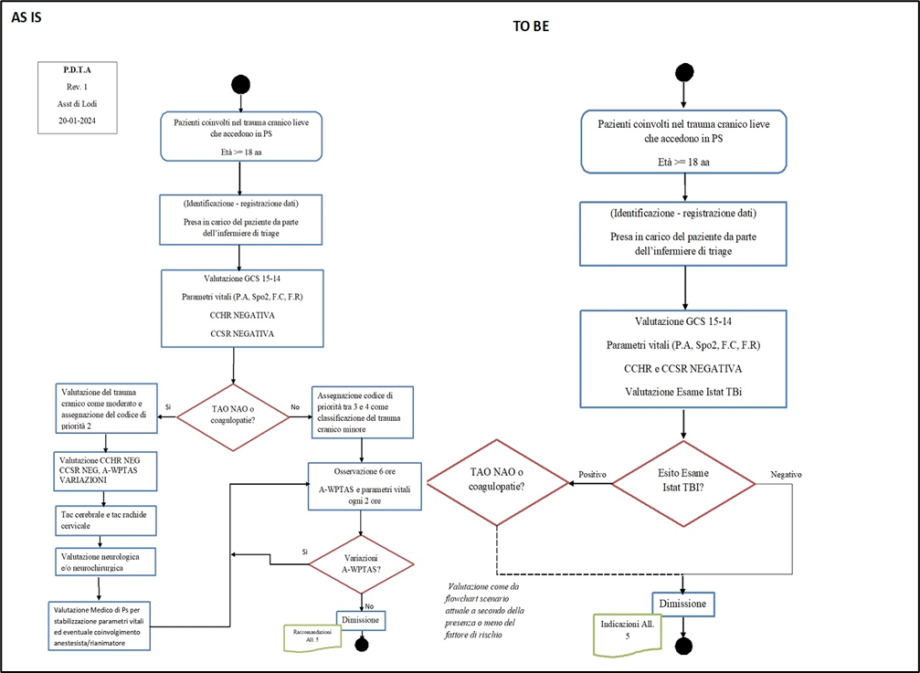
Figura 1. PDTA per lo stato attuale (AS IS) ed ipotizzato per il futuro (TO BE)
Per poter eseguire la valorizzazione economica relativa allo scenario attuale sono stati estrapolati, come sopra menzionato, i dati di accesso al PS nell’anno 2023; relativamente al nuovo scenario, è stato considerato il medesimo dato di accessi, riparametrizzando lo stesso in base agli studi scientifici analizzati e pubblicati.
Dapprima sono stati determinati i costi delle singole voci per entrambi i percorsi analizzando le singole macrofasi calcolando l’impegno economico dovuto alle risorse umane, apparecchiature e attrezzature, materiali di consumo, costi indiretti e diretti specifici del processo e costi generali (Tabelle 2a e 2b).
Macro Fasi: SCENARIO AS IS | Triage in PS e | Pz senza TAO NAO o coagulopatie | Pz CON TAO NAO o coagulopatie con n.1 TC | Pz CON TAO NAO o coagulopatie con N.2 TC | Pz CON TAO NAO o coagulopatie con n.3 TC |
Totale Risorse Umane | 5,70 € | 32,15 € | 105,75 € | 195,00 € | 284,25 € |
Totale apparecchiature e attrezzature | 1,00 € | 5,00 € | 16,11 € | 30,22 € | 44,33 € |
Totale Totale Materiali di consumo | 1,29 € | 23,94 € | 59,59 € | 119,18 € | 178,77 € |
Totale altre categorie di costi diretti e indiretti specifici del processo | 0,00 € | 50,00 € | 50,00 € | 100,00 € | 150,00 € |
Totale per fase esclusi costi generali | 7,99 € | 111,09 € | 231,45 € | 444,40 € | 657,35 € |
Totale Costi Generali | 1,76 € | 24,44 € | 50,92 € | 97,77 € | 144,62 € |
Totale x Fase e x Processo | 9,75 € | 135,53 € | 282,37 € | 542,17 € | 801,97 € |
Tabella 2a. Tabella comparativa dei costi nello scenario AS IS
Macro Fasi: SCENARIO TO BE | Triage in PS e | Pz CON TAO NAO o coagulopatie con n.1 TC (inclusi rientri) |
Totale Risorse Umane | 5,70 € | 105,75 € |
Totale apparecchiature e attrezzature | 31,00 € | 16,11 € |
Totale Totale Materiali di consumo | 1,29 € | 59,59 € |
Totale altre categorie di costi diretti e indiretti specifici del processo | 0,00 € | 50,00 € |
Totale per fase esclusi costi generali | 37,99 € | 231,45 € |
Totale Costi Generali | 8,36 € | 50,92 € |
Totale x Fase e x Processo | 46,35 € | 282,37 € |
Tabella 2b. Tabella comparativa dei costi nello scenario TO BE
Successivamente, al fine di effettuare l’analisi di costo–efficacia, è stato considerato nello scenario attuale un dato di efficacia pari al 100% e nello scenario relativo all’introduzione della nuova apparecchiatura un dato di efficacia, inteso come parametro di sensibilità, pari al 95,8% come da letteratura12. Infine è stato calcolato il CEV, ossia il valore MEDIO di costo-efficacia (Tabella 3).
Calcolo valore medio costo efficacia | Gestione Trauma cranico lieve, scenario tradizionale | Gestione trauma cranico lieve, scenario innovativo (Abbott i-STATTM TBI Plasma) |
Efficacia | 100% | 95,8% |
Costo | 379,66 € | 185,53 € |
CEV | 379,66 | 193,66 |
Tabella 3. Tabella 3. Analisi di costo/efficacia e calcolo del CEV
Da un confronto dei due percorsi quindi l’introduzione dell’apparecchiatura innovativa è quella che presenta un CEV minore e pertanto può essere considerata la più vantaggiosa. Il valore ICER positivo, pari a 4.622,14, indica però che lo scenario innovativo presenta un’efficacia minore.
A seguito dell’analisi di costo-efficacia, è stata condotta una analisi di impatto sul budget. L’analisi effettuata evidenzia inoltre come l’introduzione della nuova tecnologia presenti un numero minore di TC da eseguire su pazienti al primo accesso con un risparmio in termini di esami pari a 397 che si traduce in costi minori di gestione per l’Azienda Sanitaria-Socio Territoriale di Lodi (Tabelle 4a e 4b).
Scenario attuale (AS IS) | Totale accessi | Qt. TAC (due segmenti) | Costo percorsi | Costo per accessi |
Numero accessi | 1500 | |||
Accessi senza TC | 417 | 145,28 € | 60.581,09 € | |
Accessi con TC | 1038 | 1 | 292,12 € | 303.215,92 € |
Accessi con 2 TC | 42 | 2 | 542,17 € | 22.771,09 € |
Accessi con 3 TC | 3 | 3 | 811,71 € | 2.435,14 € |
Costo totale SCENARIO ATTUALE | 389.003,24 € | |||
Tabella 4a. Budget impact e confronto dei costi per lo scenario attuale (AS IS)
SCENARIO TO BE Abbott i-STATTM TBI Plasma | Totale accessi | Qt. TAC(due segmenti) | Costo percorsi | Costo per accessi |
Numero accessi | 1500 | |||
Accessi Istat negativo | 856 | € 46,35 | 39.672,31 € | |
Accessi Istat Positivo con TC | 641 | 1 | 328,72 € | 210.706,66 € |
Si calcola il triage per i due pazienti falsi negativi = n.3* | 3 | *escludendo esami istat per il riaccesso | 298,72 € | 896,15 € |
Costo totale SCENARIO TO BE | 251.275,11 € | |||
Tabella 4b. Budget impact e confronto dei costi per lo scenario TO BE
Risultati derivanti dalle percezioni degli esperti
I risultati derivanti dalle percezioni dei professionisti coinvolti, considerando l’utilizzo di una scala di valutazione validata scientificamente per gli studi di HTA e variabile da un minimo di -3 a un massimo di +3, sono illustrati in Tabella 5.
In Tabella 5 sono riportate a confronto le medie dei punteggi ottenute per le dimensioni di indagine secondo quanto definito dagli esperti sanitari interrogati.
TAC | iSTAT | |
Efficacia | 1,6 | 1,1 |
Sicurezza | -0,6 | 0,4 |
Equità di accesso | 0,7 | 1,6 |
Impatto organizzativo (12 mesi) | 0,4 | 0,3 |
Impatto organizzativo (36 mesi) | 0,2 | 0,3 |
Impatto sociale ed etico | 1,8 | 1,8 |
Impatto legale | 1,6 | 1,0 |
Tabella 5. Punteggi medi ottenuti per le dimensioni di indagine su cui sono stati interregati gli esperti
Da quest’indagine si evince come la nuova tecnologia garantisca un impatto positivo sull’equità per tutti i pazienti poiché, per esempio è eseguibile senza rischi nelle donne in gravidanza, e presenta una buona tollerabilità e percezione di sicurezza legata all’indagine diagnostica. La tecnologia tradizionale invece ottiene un punteggio più elevato dell’innovativa per le dimensioni di efficacia (TC: 1,6; TBI Plasma Test: 1,1) e di impatto legale (TC: 1,6; TBI Plasma Test: 1), data dalla maggiore sensibilità dell’approccio diagnostico (100% TC vs 95.8% iSTAT TBI Plasma)12 e dal fatto che la TC sia universalmente considerata a oggi il gold standard per la diagnosi dei casi di TBI.
Non vengono invece percepite a oggi differenze significativa per la dimensione sociale e organizzativa nel breve e lungo periodo.
Dal punto di vista dell’impatto organizzativo, data la capacità di rule out della tecnologia Abbott i-STATTM TBI Plasma Test combinata con la velocità di esecuzione del test, si può prevedere un’importante riduzione della necessità di alcune TC, migliorando il processo decisionale nei PS affollati con un impatto positivo sull’ottimizzazione delle risorse del pronto soccorso e sulla limitazione dell’esposizione alle radiazioni non necessarie, per i pazienti e per gli operatori sanitari. Secondo alcuni esperti intervistati infatti la tecnologia innovativa permetterebbe una riduzione dal 30 al 70% della prima TC alla diagnosi, se il dato di efficacia si confermasse nella pratica clinica, con un lieve miglioramento sull’impatto organizzativo a lungo termine (36 mesi) rispetto al comparator.
Conclusioni
A conclusione del lavoro di HTA fra il comparator (TC) e la tecnologia innovativa (Abbott i-STATTM TBI Plasma Test), sono stati considerati i risultati della metodologia decisionale MCDA (Multi-Criteria Decision Analysis), eseguita da tre valutatori esterni.
Analisi preliminare della MCDA è stata la prioritizzazione delle dimensioni di indagine. Da questo punto di vista, l’aspetto relativo all’efficacia, ovvero se l’alternativa diagnostica funzioni nel contesto reale (efficacia pratica o effectiveness), è prioritario, così come la dimensione della sicurezza e della rilevanza generale della patologia, considerando il burden del problema di salute. Si considerano prioritari inoltre, nell’ordine, gli aspetti legati all’impatto legale, data la necessità di identificare norme che regolino l’utilizzo in clinica dell’approccio diagnostico innovativo, all’equità di accesso e all’impatto organizzativo. Sono considerati invece meno rilevanti e critici l’impatto sociale ed etico e l’impatto economico-finanziario.
Il confronto del punteggio totale e normalizzato per le 9 dimensioni di indagine e prioritizzate secondo quanto definito dagli esperti sanitari interrogati evidenzia un lieve vantaggio a favore della tecnologia innovativa rispetto al comparator con un punteggio di 0,858 rispetto a 0,852.
L’analisi multidimensionale (Figura 2) rappresenta una fotografia di quella che è la percezione attuale da parte degli operatori sanitari circa l’introduzione della nuova tecnologia nella diagnosi del mTBI. Inoltre nei risultati del MCDA, il vantaggio sull’impatto economico è minimo, nonostante il costo della tecnologia innovativa sia nettamente inferiore rispetto a quella del comparator.
Circa la differenza di punteggio normalizzato fra la TC (0,01) e il test Abbott i-STATTM TBI Plasma (0,02) per la dimensione economica e finanziaria è necessario riportare due considerazioni: 1) la prima è che il risultato ottenuto è pesato sulla scala di priorità assegnato dagli esperi sanitari coinvolti, i quali, dato il loro punto di vista clinico, hanno prioritariamente considerato la dimensioni di efficacia della tecnologia, assegnando invece il punteggio più basso alla dimensione economica e finanziaria; 2) in secondo luogo, l’impatto economico è strettamente legato all’impatto organizzativo, che nella valutazione MCDA ottiene però un risultato identico per le due tecnologie (0.6).
La presente analisi quindi non evidenzia, allo stato attuale, un miglioramento drasticamente significativo negli outcome definiti nella PICO, probabilmente perché, secondo la percezione degli specialisti clinici coinvolti, prima dell’effettivo utilizzo in clinica della tecnologia alternativa è necessario avere i dati di uno studio di validazione che aggiorni il dato di efficacia reale (effectiveness) rispetto a quanto riportato nei lavori di letteratura ormai non più recenti.
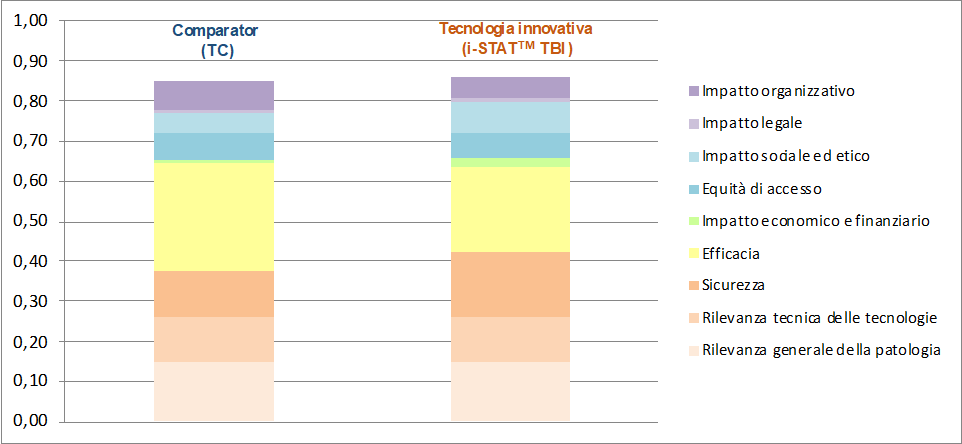
Figura 2. Multi-Criteria Decision Analysis (MCDA): analisi di pesatura finale
Bibliografia
1. Dewan MC, Rattani A, Gupta S, et al. Estimating the global incidence of traumatic brain injury. J Neurosurg. 2018 Apr 27;130(4):1080-1097
2. Tomei G, Brambilla GL, Delfini R, et al. Guidelines for minor head injured patients’ management in adult age. The Study Group on Head Injury of the Italian Society for Neurosurgery. J Neurosurg Sci. 1996 Mar;40(1):11-5
3. Rusticali B, Villani R, Beltramello A, et al. Trattamento del trauma cranico minore e severo : linee guida nazionali di riferimento. Agenzia per i servizi sanitari regionali
4. Jennett B, Bond M. Assessment of outcome after severe brain damage. Lancet. 1975 Mar 1;1(7905):480-4
5. Servadei F. Coma scales. Lancet. 2006 Feb 18;367(9510):548-9
6. Eisele A, Hill-Strathy M, Michels L, Rauen K. Magnetic Resonance Spectroscopy following Mild Traumatic Brain Injury: A Systematic Review and Meta-Analysis on the Potential to Detect Posttraumatic Neurodegeneration. Neurodegener Dis. 2020;20(1):2-11
7. Innocenti F, Del Taglia B, Tassinari I, Trausi F, Conti A, Zanobetti M, Pini R. Utility of repeat head computed tomography after mild head trauma: influence on short- and long-term prognosis and health-related quality of life. Intern Emerg Med. 2017 Feb;12(1):81-89
8. Lee B, Newberg A. Neuroimaging in traumatic brain imaging. NeuroRx. 2005 Apr;2(2):372-83
9. Easter JS, Haukoos JS, Meehan WP, Novack V, Edlow JA. Will Neuroimaging Reveal a Severe Intracranial Injury in This Adult With Minor Head Trauma?: The Rational Clinical Examination Systematic Review. JAMA. 2015 Dec 22-29;314(24):2672-81
10. Abbott Receives FDA Clearance for First Commercially Available Lab-based Blood Test to Help Evaluate Concussion – Mar 7, 2023
11. HTA Core Model® – EUnetHTA
12. Bazarian JJ, Welch RD, Caudle K, Jeffrey CA, Chen JY, Chandran R, McCaw T, Datwyler SA, Zhang H, McQuiston B. Accuracy of a rapid glial fibrillary acidic protein/ubiquitin carboxyl-terminal hydrolase L1 test for the prediction of intracranial injuries on head computed tomography after mild traumatic brain injury. Acad Emerg Med. 2021 Nov;28(11):1308-1317