La pandemia Covid ha definitivamente reso la telemedicina una modalità accettata e diffusa per l’erogazione di servizi sanitari, come complemento delle attività in presenza. Già alla fine di giugno 2021 nell’Instant Report COVID-19 dell’ALTEMS, l’Alta Scuola di Economia e Management dei Sistemi Sanitari dell’Università Cattolica del Sacro Cuore, erano state censite quasi 250 iniziative, avviate dalle aziende dall’inizio della pandemia.
Alla fine del 2020 sono state poi definite le “Indicazioni Nazionali sull’erogazione delle prestazioni in telemedicina, approvate dalla Conferenza Stato Regioni il 17 Dicembre 2020, che definiscono il quadro di riferimento operativo e normativo secondo il quale organizzare, erogare le prestazioni effettuate, “al fine di ricondurle ai Livelli essenziali di assistenza nell’ambito dei quali vengono erogate e quindi alle regole amministrative che devono essere applicate a tali prestazioni (in termini di tariffa, modalità di rendicontazione, compartecipazione alla spesa)”.
Considerata l’esigenza di estrema rapidità nell’implementazione, le soluzioni realizzate si sono basate su strumenti e tecnologie molto differenti (a partire dal semplice contatto telefonico) e sono state in gran parte circoscritte al supporto a singole attività di cura ed assistenza, indipendentemente dal contesto complessivo del percorso di cura del paziente
L’obiettivo principale, adesso, deve quindi essere quello di “mettere a sistema” quanto realizzato sotto la spinta dell’emergenza, per integrare le soluzioni realizzate all’interno dei processi clinico-assistenziali e poter capitalizzare sui risultati raggiunti utilizzandoli come base per i successivi passi di evoluzione digitale del sistema sanitario, nell’ottica della continuità del percorso di cura del paziente e secondo le linee guida del Piano Nazionale di Ripresa e Resilienza (PNRR).
A questo scopo, le iniziative di telemedicina non possono essere considerate come applicazioni isolate, secondo visioni puramente tecnologiche e circoscritte a supportare una specifica attività. Devono rappresentare parte integrante del contesto clinico-organizzativo, in modo da assicurare la continuità del percorso di cura e la sicurezza (nella sua più completa accezione del termine, incluso il rischio clinico e la protezione dei dati personali), tenendo conto anche delle esigenze del paziente, che assume, rispetto a quanto avviene nelle attività in presenza, un ruolo fondamentale e determinante per il successo dell’iniziativa.
Secondo questo approccio multidimensionale tipico dell’HTA, il Laboratorio sui Sistemi informativi Sanitari dell’ALTEMS, in collaborazione con il CERISMAS, il Centro di Ricerche e Studi in Management Sanitario dell’Università Cattolica del Sacro Cuore, ha condotto (con il supporto non condizionato di Lilly), fra agosto e novembre 2021 uno studio sulle soluzioni di telemedicina implementate e/o in corso di sviluppo nelle aziende sanitarie, con lo scopo di ottenere una fotografia degli scenari attuali secondo parametri che siano indipendenti da specifiche tecnologie e prodotti, e che permettano quindi di rappresentare le diverse soluzioni secondo un linguaggio e indicatori comuni.

I dati raccolti, con il contributo di 128 aziende sanitarie (Figura 1), permettono di delineare –sulla base di un campione più che significativo del panorama nazionale- lo scenario complessivo circa la rilevanza attribuita alla telemedicina dalle diverse aziende e l’approccio finora seguito nella definizione di questi progetti, di sui solo il 53% è stato avviato a fronte della pandemia Covid, a riprova dell’interesse già da tempo esistente anche in Italia verso forme di digitalizzazione e telecollaborazione sanitaria, adesso finalmente consolidabili grazie alle Indicazioni Nazionali e agli obiettivi del PNRR.
I risultati della survey saranno discussi nella Live in programma per martedì 8 febbraio dal titolo Telemedicina: fotografia di un’Italia connessa.
Rilevanza della telemedicina e soluzioni implementate dalle aziende
Nei due terzi delle aziende sono già presenti (operative e/o in fase di sviluppo) soluzioni di telemedicina, ed oltre il 60% delle aziende prevede di avviare nuove iniziative nell’immediato futuro (Figura 2). Come naturale conseguenza del periodo emergenziale, due terzi delle soluzioni sono finalizzate ad interagire ed a fornire supporto (principalmente visite, ma anche monitoraggio ed assistenza) al paziente. L’interazione e la collaborazione sul territorio viene comunque considerata ugualmente essenziale per i progetti previsti per l’immediato futuro dal 60% delle azeinde.

Il contesto dei sistemi informativi delle aziende
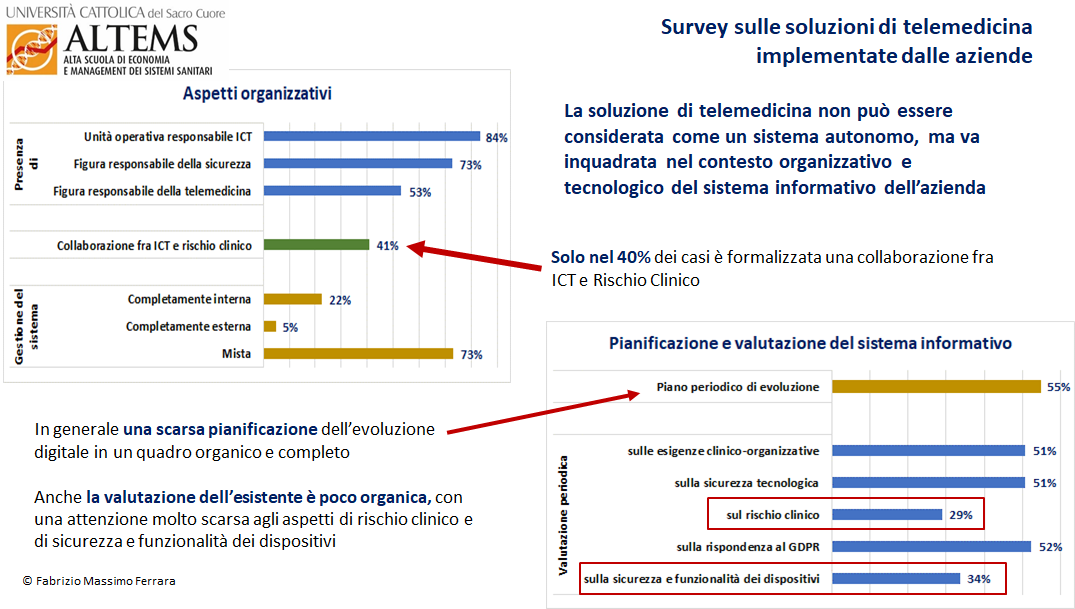
Come discusso in premessa, la soluzione di telemedicina deve essere parte integrante del processo clinico-organizzativo. Va pertanto progettata, gestita ed analizzata nell’ambito del sistema informativo, della cui organizzazione ovviamente risente.
A questo proposito (Figura 3), la struttura organizzativa non si presenta particolarmente completa ed omogenea, in particolare per quanto riguarda l’attenzione agli aspetti più propriamente clinici e assistenziali.
Solo nel 40% delle aziende è formalizzata una collaborazione dei responsabili del Rischio clinico con la UO ICT nella definizione dei progetti informatici e solo nel 55% dei casi le aziende dichiarano di adottare una metodologa di evoluzione basata su pianificazioni periodiche, tendenzialmente annuali. Anche la valutazione periodica della rispondenza delle soluzioni digitali rispetto all’evoluzione delle esigenze è abbastanza ridotta, con una attenzione veramente bassa agli aspetti di rischio clinico (29%) e di sicurezza e funzionalità dei dispositivi (34%), che -nel contesto della telemedicina- rappresentano una componente di primaria importanza.
Anche gli aspetti più strutturali (Figura 4) del sistema informativo sanitario nel suo complesso si presentano in gran parte frammentati, tali da condizionale significativamente sulla continuità dei processi clinico-organizzativi sia all’interno della struttura che, a maggior ragione, nelle evoluzioni sul territorio.
- I sistemi sono nella maggior parte dei casi basati su architetture a “silos”, dedicati al supporto alle singole unità operative piuttosto che alla gestione dei processi;
- Le interazioni sono essenzialmente “punto-punto”, realizzate ad-hoc, senza la presenza un middleware che consenta di gestire e controllare in modo organico e sicuro le comunicazioni fra i vari componenti;
- Solo nel 25% dei casi è presente un repository aziendale in grado di raccogliere ed integrare -al pari del datawarehouse amministrativo- i dati sanitari gestiti autonomamente dai diversi sistemi, per renderli disponibili alle altre applicazioni (nello specifico quelle di telemedicina) e per assicurare al sanitario un quadro completo dello stato e del percorso del paziente (vedi anche l’articolo “La babele dei dati nella sanità digitale”, sul numero 2-2021 di Progettare per la Sanità)
Tutto questo in un inevitabile proliferare di applicazioni: il 60% delle aziende non è in grado di indicare il numero delle applicazioni (e di basi dati) distinte esistenti nell’azienda; nel rimanente 40% dei casi viene indicata approssimativamente una media di circa 40 sistemi distinti, con picchi di oltre 100; senza considerare tutte quelle applicazioni prettamente locali, ad esempio per l’interazione con singoli dispositivi condivisi (es. ecografi, elettrocardiografi, etc.), sempre più diffusi e rilevanti.
Conseguenza di questo scenario è che la gestione cartacea rimane predominante e che due terzi delle aziende dichiara di gestire in forma digitale meno del 50% dei dati sanitari dei pazienti. In questo quadro, senza una strategia di integrazione e condivisione dei dati, la transizione digitale si presenta un processo lungo e molto complesso.

Caratteristiche delle soluzioni di telemedicina
Per il supporto alle diverse attività di telemedicina, come rappresentato in Figura 5, gli scenari in quasi tutte le aziende si basano su un mix di soluzioni altamente variabile, dal semplice telefono, all’uso di piattaforme regionali, all’adozione di sistemi informatici dedicati, commerciali e/o ad hoc, a cui realizzazione -per specifiche patologie e setting assistenziali- è stata avviata dai due terzi delle aziende.

I sistemi informatici realizzati -sia regionali che aziendali- si presentano tuttavia ancora molto frammentati, principalmente basati su soluzioni autonome e non realmente integrati nel processo clinico-organizzativo (Figura 6).

In particolare, per quanto riguarda i dati:
- nel 38% dei casi i dati sono registrati in una base dati autonoma, separata da quella utilizzata per le attività in presenza. Nel caso delle visite ambulatoriali, quindi, il medico è costretto ogni volta ad interrogare due sistemi diversi per avere il quadro dello stato del paziente.
- Nel 20% dei casi, i dati sono trascritti manualmente nella cartella clinica, con i conseguenti aggravi di lavoro e rischi di errore.
Per quanto l’interazione con altri sistemi interessati nel processo, solo nel 54% dei casi è prevista una interazione con gli altri sistemi aziendali, percentuale che si riduce all’15% per quanto riguarda i sistemi regionali. In circa un terzo dei casi il sanitario ha la possibilità di accedere al Fascicolo Sanitario Elettronico, ma principalmente non in modo automatico tramite l’applicazione, ma mediante un accesso manuale, con la conseguente necessità di duplicare le attività e copiare manualmente i dati. Anche da qui, inevitabilmente, lo scarsissimo popolamento ed utilizzo dell’FSE.
La natura stessa della telemedicina rende le modalità di rapporto ed interazione con il paziente elementi fondamentali per la qualità ed il successo della soluzione. A questo proposito (Figura 7) va osservato come:
- nonostante quanto previsto dalle “Indicazioni Nazionali per l’erogazione di servizi in Telemedicina”, l’interazione è ancora non sempre completa e paragonabile a quella in presenza:
- nel 18% dei casi la comunicazione avviene solo in modo asincrono (solo mediante messaggi/mail) senza possibilità di comunicazione interattiva audio e video;
- nel 34% dei casi lo scambio di messaggi e documenti è possibile solo durante il contatto diretto; le comunicazioni prima e dopo la televisita -peraltro fondamentali e parte integrante del processo di cura in molte patologie- devono essere effettuate mediante i canali non protetti della mail.
- nonostante lo smartphone sia lo strumento più utilizzato dai pazienti (nel 70% dei casi, vedi i risultati dell’iniziativa “Telemedicina Subito”), in meno di un terzo dei casi è disponibile una APP in grado di facilitare durante l’episodio clinico l’operatività dei pazienti, spesso anziani e con scarsa familiarità con la tecnologia
- materiale formativo ed informativo per i pazienti è disponibile solo in poco più della metà dei casi.

Alcune considerazioni, infine, relativamente alla maturità delle soluzioni dal punto di vista della valutazione dell’efficacia e della rispondenza alle normative. Questi aspetti, che riflettono l’organizzazione generale del sistema informativo precedentemente discussa, sono ancora limitati per la relativa “giovinezza” delle iniziative:
- in quasi due terzi dei casi non è stata ancora effettuata una valutazione di impatto del processo secondo i criteri previsti dal GDPR
- anche per i sistemi informatici sviluppati la conformità con il recente regolamento sui dispositivi medici è dichiarata per solo il 34% dei casi
- in meno del 30% dei casi viene valutata, mediante indicatori, l’efficacia delle prestazioni erogate dal punto di vista clinico ed organizzativo.
Elementi di criticità evidenziati nell’implementazione e nell’utilizzo di soluzioni di telemedicina
Per concludere, la Figura 8 evidenzia i principali fattori di criticità dichiarati dalle aziende rispetto all’implementazione ed alla diffusione di soluzioni di telemedicina, sia dal punto di vista della accettazione da parte dei pazienti, sia per quanto riguarda i fattori interni all’organizzazione sanitaria stessa.
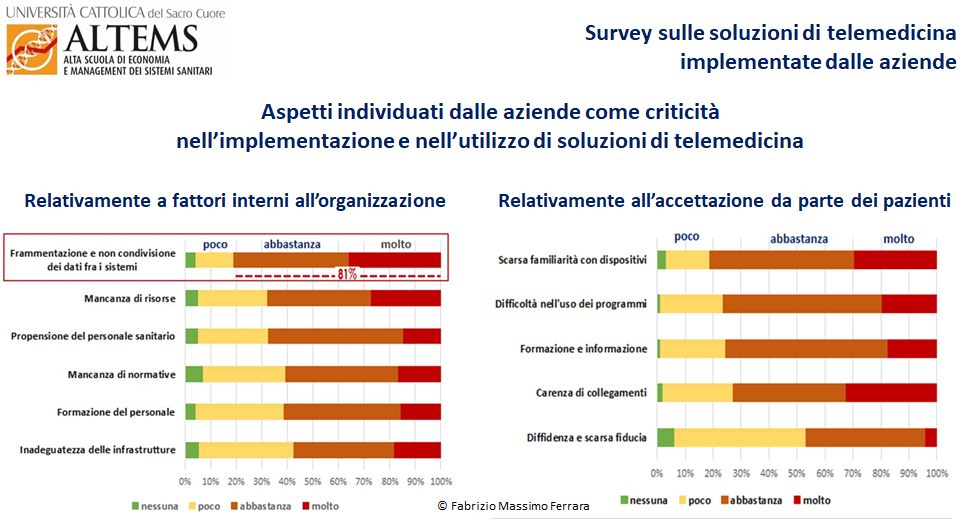
Per quanto riguarda i pazienti, si può osservare come la scarsa informazione e la scarsa familiarità di questi nell’uso dei sistemi e dei dispositivi siano considerati ostacoli molto significativi, considerando anche che in quasi il 60% dei casi viene indicato che i pazienti sono assistiti -totalmente o parzialmente- da un care giver. Un sensibile miglioramento potrebbe essere ottenuto migliorando con un più esteso uso di APP e del supporto, abbastanza limitato, come presentato in Figura 7, Parimenti, potrebbero fornire un importante contributo le associazioni dei pazienti, che -tuttavia- risultano essere state coinvolte solo nel 18% dei casi.
Per quanto riguarda gli aspetti tecnici all’interno dell’organizzazione, va evidenziato come in oltre l’80% delle aziende, la frammentazione dei dati e la non condivisione di questi fra le diverse applicazioni vengano -a ragione- considerate un aspetto critico, in quanto non consentono la continuità del processo di cura e la disponibilità di un quadro completo, aggiornato e proattivo dello stato del paziente. Questo problema è imputabile alla architettura dei sistemi informativi (Figura 4), in massima parte descritti come frammentati in applicazioni settoriali eterogenee e privi di un Cinical Data Repository ovvero una base dati conosciuta dall’azienda ed indipendente dalle singole applicazioni, nel quale far confluire -in forma dettagliata ed analizzabile- tutti i dati sanitari provenienti dai diversi settori, al pari di quello che si fa da anni per scopi amministrativi con il datawarehouse. Stupisce tuttavia, come -nonostante questa consapevolezza- il 38% dei progetti di telemedicina descritti (Figura 6) continui a basarsi esclusivamente su una struttura autonoma ed isolata rispetto al resto del sistema.
In definitiva, si conferma ancora come, in mancanza di una strategia di governo ed utilizzo dei dati tramite una piattaforma aziendale, aperta e condivisa (il Clinical Data Repository), l’aumento della digitalizzazione ed il proliferare dei progetti possa tradursi più in un ostacolo che in un supporto al processo di cura del paziente, tanto all’interno dell’azienda che -a più forte ragione- nella necessaria evoluzione verso la collaborazione territoriale di più attori nell’intero percorso clinico-diagnostico-assistenziale, obiettivo ben chiaro anche nelle linee guida del PNRR.








