Il farmaco funzionerà? A dirlo sarà un organo su chip (insieme a un modello matematico). A spiegare come funziona sono Luca Businaro, esperto di tecniche di nano-fabbricazione dell’Istituto di nanotecnologia del CNR e Roberto Natalini, matematico e direttore dell’Istituto per le Applicazioni del Calcolo del CNR, che sono stati protagonisti di un appuntamento di GiovedìScienza, lo storico format di divulgazione scientifica nato a Torino con l’intento di rendere la scienza chiara, semplice e sempre più accessibile.
Perché un organo su chip?
Capire cosa accade nel nostro corpo durante una malattia, oppure quando si assume un farmaco, è un problema di straordinaria complessità, che implica osservare, misurare e descrivere processi che vanno dal livello molecolare a quello dell’intero organismo. Di recente, gli esperti hanno cominciato a costruire alcuni modelli di organi e delle loro connessioni su un chip, per cercare di renderli più verosimili. Nel contempo, oltre agli organ-on-a-chip si stanno anche elaborando nuovi modelli matematici che fanno da ponte tra queste realtà semplificate e gli organi veri e propri.
 “Più si va avanti, più emerge che molti modelli comunemente usati negli studi per ottenere risultati in tempi rapidi, dal topo alle colture di cellule in vitro, spesso e volentieri portano a falsi positivi: si ritiene cioè che una sostanza darà un certo tipo di riscontro, cosa che invece non si verifica al momento della somministrazione all’uomo – spiega Businaro -. Si pone quindi il problema di creare modelli che riassumano la complessità del corpo umano, mantenendone la specificità della fisiologia. Si è iniziato a creare nuovi modelli, di cui una famiglia sono gli organi su chip”.
“Più si va avanti, più emerge che molti modelli comunemente usati negli studi per ottenere risultati in tempi rapidi, dal topo alle colture di cellule in vitro, spesso e volentieri portano a falsi positivi: si ritiene cioè che una sostanza darà un certo tipo di riscontro, cosa che invece non si verifica al momento della somministrazione all’uomo – spiega Businaro -. Si pone quindi il problema di creare modelli che riassumano la complessità del corpo umano, mantenendone la specificità della fisiologia. Si è iniziato a creare nuovi modelli, di cui una famiglia sono gli organi su chip”.
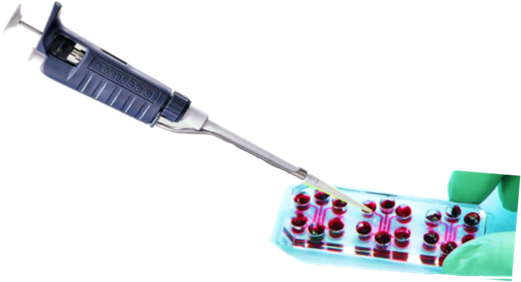
Cosa sono gli organ-on-a-chip? “Dispositivi in plastica, piastrine con dentro camerette e canali che possono essere perfusi, cioè al loro interno può essere iniettata una sostanza che contiene un farmaco o un vaccino – dice l’esperto -. Ad esempio, in una cameretta mettiamo cellule tumorali e in quella a fianco cellule del sistema immunitario: possiamo iniettare con una siringa una terapia per il tumore e vedere come quest’ultimo risponde”.
I vantaggi degli organi su chip sono tanti. “Trattandosi di sistemi in vitro, le aziende farmaceutiche non usano animali per i loro test. Inoltre sono compatibili con quasi tutte le tecniche di analisi che si usano in biologia e soprattutto con la microscopia: sotto il microscopio ho la ricostruzione di un fenomeno che interessa un organo del corpo umano e lo posso misurare a piacimento, ottenendo una grandissima quantità di dati che si interfacciano con una parte di analisi dati avanzata che coinvolge anche l’Intelligenza Artificiale e i modelli matematici”.
Gli organi su chip oggi e domani
Non si tratta del futuro, ma del presente della ricerca biomedica sia in Europa che negli Stati Uniti, dove alcune tra le principali case farmaceutiche stanno lavorando a un progetto da 130 milioni di euro. “Per il momento, però, si sta sviluppando in questo modo la fase in cui si devono validare le sostanze per lo sviluppo dei farmaci – precisa Businaro -. Per passare al trial clinico gli organ-on-a-chip dovranno essere validati dall’Agenzia europea per i medicinali e Fda, ma nella fase preclinica dello studio dei farmaci c’è già grande impegno a usarli. Nel Lazio ci stiamo lavorando per alcuni progetti con piccole aziende locali che sviluppano vaccini antitumorali e anti-Covid che puntano a usare modelli su chip per vedere se i loro vaccini stanno funzionando prima di passare alla fase successiva”.
Questi oggetti fanno parte del filone delle “tre r”: reduce, refine e replace per la sperimentazione animale. “È presto per dire che gli animali possono essere rimpiazzati in laboratorio da questi oggetti, ma di certo in prospettiva potrebbero dare risultati anche migliori – afferma Businaro -. In concreto, si potrebbero usare le cellule staminali pluripotenti indotte ottenute da un donatore o paziente prelevando sangue o un pezzo di tessuto: si fanno regredire le cellule mature a staminali e si riprogrammano per diventare il tipo di cellule che servono dentro il chip. In questo modo si potranno fare test su neuroni che hanno il patrimonio genetico del donatore: se vorrò studiare una malattia del sistema nervoso potrò farlo su cellule cervello di quel paziente. In futuro si potranno fare modelli davvero personalizzati per testare i farmaci, ma già ora si sta lavorando per arrivare a una medicina personalizzata per macrofamiglie: uomini, donne, bambini, anziani”.
Cosa c’entra la matematica
 “Gli organi su chip sono modelli che agiscono in un microsistema simile all’organo, con magari 10mila o anche meno cellule, ma noi vogliamo simulare quello che succede nel vero fegato – afferma Natalini -. Con un modello matematico computazionale che tiene conto degli esperimenti condotti in questi organi, noi possiamo fare simulazioni che offrono numerosi vantaggi: sappiamo che fare sperimentazione sulle cellule è costoso, che magari una linea cellulare muore, e che comunque non è facile come con un computer variare i parametri”.
“Gli organi su chip sono modelli che agiscono in un microsistema simile all’organo, con magari 10mila o anche meno cellule, ma noi vogliamo simulare quello che succede nel vero fegato – afferma Natalini -. Con un modello matematico computazionale che tiene conto degli esperimenti condotti in questi organi, noi possiamo fare simulazioni che offrono numerosi vantaggi: sappiamo che fare sperimentazione sulle cellule è costoso, che magari una linea cellulare muore, e che comunque non è facile come con un computer variare i parametri”.
Il paragone che suggerisce l’esperto è quello con la progettazione degli aeroplani: prima si lavorava con chiavi inglesi e bulloni, mentre oggi per il 95% si usa il computer fino al momento in cui si capisce che il mezzo va bene, e a quel punto è praticamente pronto per volare.

Anche in questo caso la rivoluzione è in corso ma non ancora del tutto realizzata: “Siamo nella preistoria, nel senso che prendiamo esperimenti fatti e costruiamo un modello matematico che ha l’obiettivo di mediare fra la dimensione della cellula e quella dell’organo: se per il medico conta l’organo e per il biologo il comportamento delle singole cellule, noi cerchiamo di far comunicare questi mondi, fungendo da ponte – dice Natalini -. Possiamo far variare la situazione in tanti modi diversi per capire ad esempio che cosa succede se ci sono 20 o 50 cellule tumorali oppure se questo farmaco ha una migliore efficacia, senza usare gli animali che hanno caratteristiche diverse”.