Oggi in Italia esistono circa un milione di persone sopravvissute al cancro e che, dopo la malattia, si possono riappropriare della loro vita. In questo passaggio, la genitorialità occupa una parte importate per molti di loro. Dopo le terapie, tuttavia, possono presentarsi problemi di fertilità.
Per questo, in alcune Regioni, è possibile congelare i propri ovociti prima di sottoporsi ai trattamenti più aggressivi, come chemio e radioterapia.

“Purtroppo questa pratica non è ancora stata inserita nei Lea, i Livelli essenziali di assistenza”, rileva Elisabetta Coccia, ginecologa e direttrice del Centro di Procreazione medicalmente assistita dell’azienda ospedaliero universitaria di Careggi.
La preservazione della fertilità è una delle opzioni da offrire alle donne giovani che si confrontano con una patologia oncologica
È stata proprio la Toscana, con una delibera del 2015, a fare da apripista in questo ambito. “La preservazione della fertilità è una delle opzioni da offrire alle donne giovani che si confrontano con una patologia oncologica”, afferma l’esperta, che ricorda come, dal suo osservatorio, siano in aumento le persone giovani affette da linfomi, per esempio. “Si sono rivolte a noi anche minorenni, che si sono trovate improvvisamente a dover affrontare due problemi: la loro patologia e la volontà di avere figli un giorno, un tema su cui spesso non hanno ancora riflettuto seriamente”.
Chi riceve una diagnosi di tumore, infatti, si trova a dover decidere in pochissimo tempo se desidera congelare gli ovociti, che vanno estratti prima dell’inizio delle terapie. “Non sempre questo è possibile – sospira Coccia – Quando gli oncologi ritengono che non ci sia tempo, per esempio, non c’è nulla da fare: la nostra procedura dura 12-15 giorni”. Prima di poter prelevare gli ovociti, infatti, occorre stimolare il corpo con una terapia ormonale.
Da qui l’importanza di una diagnosi precoce: una persona che si sottopone regolarmente a visite di controllo, vedrà la sua malattia intercettata ai primi sintomi e avrà più tempo per decidere su questioni delicate e per sottoporsi a eventuali trattamenti prima di iniziare le terapie antitumorali.
Prendere coscienza
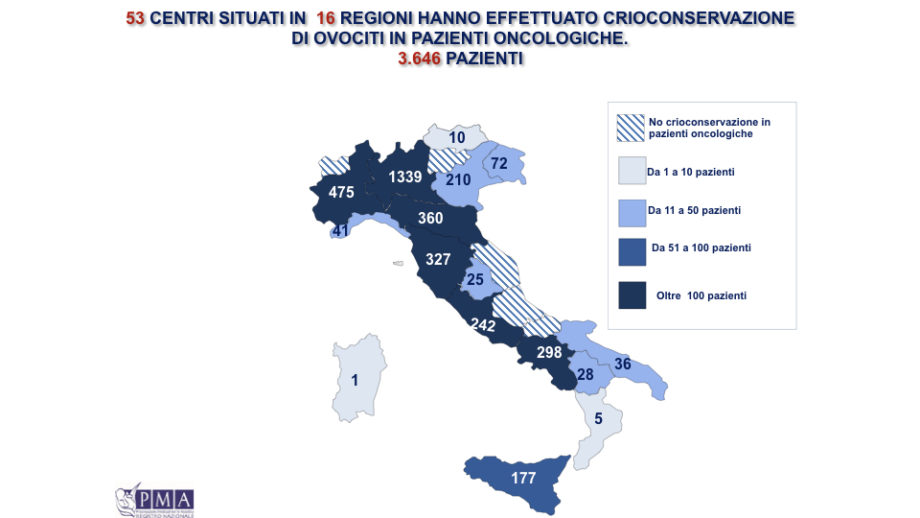
Nonostante esistano centri in quasi tutto il territorio nazionale (vedi cartina), è difficile capire se e come vengano informate le donne che avrebbero diritto a congelare gli ovuli, se lo desiderano.
“Noi abbiamo iniziato una campagna di sensibilizzazione con i ginecologi, ma occorrerebbe coinvolgere anche i medici di medicina generale”, afferma Coccia.
Soprattutto, in assenza di un percorso di indirizzamento definito, si lascia tutto in mano alle buona volontà (e alla sensibilità) dei singoli professionisti.
Affinché la macchina funzioni, al momento della diagnosi qualcuno dovrebbe informare le donne degli effetti collaterali delle terapie che andranno ad assumere (e questo di norma viene fatto) e della possibilità, qualora lo desiderino, di preservare la propria fertilità. “Basterebbe far sapere che esiste questa opzione e fornire i recapiti del centro più vicino: dopodiché starà a noi occuparci di fornire tutte le informazioni necessarie”, afferma l’esperta.
Il fatto che la pratica non sia inserita nei Lea, i Livelli essenziali di assistenza, non aiuta
Il fatto che la pratica non sia inserita nei Lea, i Livelli essenziali di assistenza, non aiuta: manca infatti un percorso standard che permetta di garantire il servizio a tutte le donne che lo desiderano, anche a quelle che, nel momento della diagnosi di una malattia seria, non pensano subito al desiderio di maternità.
Tumore al seno, linfoma di Hodgkin, leucemia: sono queste le patologie più diffuse tra le giovani donne che si presentano al Centro diretto da Elisabetta Coccia. “Si tratta di patologie che richiedono trattamenti che spesso danneggiano anche i gameti. Bisognerebbe quindi quantomeno porre la domanda sul futuro desiderio di maternità”.
La preservazione della fertilità, tuttavia, non è un’attività immediata: “Nelle donne post pubere, e quindi in Italia le adolescenti e le donne fino ai 38-40 anni, si fa una stimolazione delle ovaie con le gonadotropine che sono ormoni che abbiamo normalmente in circolo e che fanno sì che cresca un follicolo. In questo caso, somministrando gli ormoni dall’esterno, crescono più follicoli”. Successivamente le donne si sottopongono a controlli ecografici ormonali fino ad arrivare al momento in cui i follicoli hanno raggiunto una dimensione di 18-20 mm. “Si procede quindi a una piccola anestesia di 5-8 minuti e mediante l’ecografia transvaginale si inserisce un ago e si attirano i follicoli”.
Questo contenuto viene dato al biologo, che intercetta e vetrifica gli ovociti. “Normalmente la paziente sta da noi un paio di ore e dal giorno dopo può essere sottoposta a chemioterapia”.
Nelle giovanissime, invece, si procede con una laparoscopia e si asporta un pezzo di tessuto dell’ovaio che viene congelato. “Qualche anno fa ci fu il caso, al Meyer di Firenze, di una bambina di 9 anni con un tumore osseo. Non avendo ancora mestruato, si è proceduto in questo secondo modo”, afferma Coccia.
A Careggi, tra il 2017 e il 2022, ci sono state 112 richieste di consulenza oncologica, in aumento negli anni: “Non è solo una questione di maggiore informazione, purtroppo: a crescere è anche il numero di tumori diagnosticati in giovane età”. La metà delle donne, infatti, aveva un’età media di 25 anni. “Circa il 43% ha poi effettuato il trattamento, mentre le altre hanno optato per iniziare subito la terapia antitumorale”.
La riserva ovarica
Sebbene ci siano Centri per la preservazione della fertilità in quasi tutte le Regioni, spesso non sono così facili da raggiungere, per le pazienti. “Occorrerebbe intercettare tutti quei professionisti che le prendono in carico – afferma Coccia –: oncologi, ematologi, ginecologi, ma anche i medici di medicina generale. È importante far sapere loro che esistono centri di eccellenza cui possono indirizzare le donne per una consulenza”.
La Toscana è stata la prima regione a dotarsi di una delibera con cui assicura l’intero percorso a carico del servizio sanitario
Le modalità di erogazione del servizio, poi, dipendono dalle Regioni: la Toscana è stata la prima a dotarsi di una delibera con cui assicura l’intero percorso a carico del servizio sanitario. “I farmaci che servono per la stimolazione ormonale, per esempio, sono erogati gratuitamente solo per le pazienti oncologiche. Ecco che la nostra Regione si fa carico di questo costo anche per la preservazione della fertilità in donne affette per esempio da endometriosi severa”.
La Toscana è attenta anche alle ragazze con una riserva ovarica particolarmente bassa. Difficile da intercettare, questa condizione spesso viene scoperta perché le pazienti si muovono in modo proattivo, oppure in presenza di ginecologi particolarmente sensibili al tema.
“Basterebbe che il professionista sottoponesse le proprie assistite a un esame molto semplice, la conta dei follicoli antrali, per avere subito una fotografia della situazione”, afferma Coccia, che racconta di un caso di due gemelle diciassettenni con una bassissima riserva ovarica. “In casi come questi potrebbe essere opportuno ricorrere alla preservazione della fertilità, senza stress: si tratta infatti di donne che potrebbero andare in menopausa a 28-30 anni. Vista la tendenza in Italia ad avere il primo figlio molto avanti, questa pratica potrebbe difendere il loro futuro desiderio di maternità”.
Il social freezing
Poi c’è il capitolo delle donne che, pur essendo in buona salute, si trovano a dover procrastinare – per motivi economici, lavorativi o per l’assenza di un partner – l’idea di avere un figlio. “È conosciuto come social freezing, ma preferisco chiamarla scelta consapevole di fronte a un impedimento di varia natura”.
Queste donne possono rivolgersi al Servizio sanitario nazionale oppure alle cliniche private sempre più numerose anche in Italia. In entrambi i casi si tratta di un servizio a pagamento: “Nel pubblico costa circa la metà rispetto al privato”, rende noto Coccia.
Questo perché viene richiesta la quota che la Regione sostiene effettivamente: circa 1.400 euro.
Le donne ogni tre anni devono confermare la loro volontà alla conservazione, alla distruzione o alla donazione alla ricerca dei propri ovociti
Le donne ogni tre anni devono confermare la loro volontà alla conservazione, alla distruzione o alla donazione alla ricerca dei propri ovociti.
Nel 2019, nei 40 Centri (pubblici e privati) presenti sul territorio nazionale, sono stati crioconservati 1.254 ovociti per 213 cicli (con una media di 6 ovociti per ciclo). Leggera flessione nel 2020: su 38 centri, sono stati crioconservati 992 ovociti per 165 cicli. “Il leggero calo registrato è dovuto alla pandemia: durante quel periodo è proseguita in modo regolare solo l’attività di preservazione della fertilità per pazienti oncogiche e per altre patologie che non potevano essere differite”, spiega Giulia Scaravelli, responsabile del Registro nazionale della Procreazione medicalmente assistita dell’Istituto superiore di Sanità.
“Nel 2017 nel nostro Centro si sono effettuati 3-4 trattamenti. Nel 2022 sono stati 15”, rende noto Coccia, che sottolinea come sia urgente “che si cominci a parlare di salute riproduttiva, a 360 gradi. È importante che le persone conoscano il funzionamento del proprio corpo: solo in questo modo potranno prendere decisioni consapevoli”.








