Introduzione
Le patologie del colon-retto rappresentano una delle principali sfide sanitarie nei Paesi industrializzati, con una crescente incidenza e un impatto significativo sia in termini di morbilità e mortalità sia in termini economici per il sistema sanitario.
L’immunonutrizione preoperatoria, agendo sulla risposta immunitaria, migliora gli esiti clinici e riduce i costi sanitari
L’approccio perioperatorio riveste un ruolo fondamentale e cruciale nel migliorare gli esiti clinici, favorendo il recupero del paziente, e nel contenere i costi sanitari associati a tali patologie che gravano sul sistema sanitario. Negli ultimi anni, il protocollo Enhanced Recovery After Surgery (ERAS®) ha rivoluzionato la gestione perioperatoria dei pazienti sottoposti a chirurgia colorettale, introducendo misure evidence-based che ottimizzano il recupero postoperatorio e riducono le complicanze [Gustafsson et al., 2019; Buzquurz et al., 2020]. Nell’ambito di queste strategie, l’immunonutrizione preoperatoria, in formulazioni specifiche a base di arginina, omega-3, nucleotidi e fibre solubili, ha assunto un ruolo centrale per la sua capacità di modulare la risposta immunitaria e ridurre le complicanze infettive, migliorando gli esiti clinici e riducendo i costi sanitari complessivi [Gustafsson et al., 2019; Xu et al., 2018].
L’obiettivo dello studio è verificare se l’immunonutrizione integrata nel percorso ERAS® riduca complicanze e costi sanitari
L’articolo si propone di analizzare se l’integrazione dell’immunonutrizione nel protocollo ERAS® possa determinare una riduzione significativa delle complicanze postoperatorie e dei relativi costi sanitari, rispetto all’applicazione del protocollo ERAS® standard. Si intende, dunque, analizzare dati clinici e economici per determinare se l’inclusione di formulazioni nutrizionali specifiche possa migliorare la risposta immunitaria del paziente, accelerare il recupero postoperatorio e, di conseguenza, diminuire il tasso di complicanze come infezioni, ritardi nella guarigione e necessità di ulteriori interventi.
Metodi
Il presente studio si inserisce nell’ambito di una valutazione multidimensionale di Health Technology Assessment (HTA), condotta assumendo un orizzonte temporale di 12 mesi e adottando il punto di vista di una struttura sanitaria.
Sono stati approfonditamente esaminati i seguenti aspetti: 1) rilevanza generale della patologia; 2) rilevanza tecnica delle tecnologie oggetto di indagine; 3) sicurezza; 4) efficacia; 5) impatto economico-finanziario; 6) impatto sociale ed etico; 7) impatto di equità; 8) impatto legale e 9) impatto organizzativo.
Il percorso ERAS® con immunonutrizione preoperatoria è stato confrontato con il percorso ERAS® standard
Il tutto è stato condotto seguendo un approccio di tipo comparativo tra due gruppi di pazienti: quelli che ricevono immunonutrizione preoperatoria e quelli che seguono solo il protocollo ERAS® standard.
Per la disamina delle sopra indicate dimensioni di HTA sono stati utilizzati i seguenti strumenti di indagine:
- evidenze scientifiche per la disamina delle dimensioni di rilevanza generale, efficacia e sicurezza;
- approcci quantitativi, per quanto riguarda l’assessment delle dimensioni di impatto economico e di impatto organizzativo;
- approcci qualitativi, quali metodi di generazione di consenso (per la definizione del percorso del paziente quantificato poi come al punto 2) e questionari predisposti ad hoc per la disamina delle dimensioni di impatto etico, sociale e legale.
L’analisi HTA integra evidenze scientifiche e valutazioni dell’impatto clinico, economico, organizzativo, etico-sociale e legale
In prima istanza, è stata condotta una revisione sistematica della letteratura scientifica [Drover et al., 2011; Cerantola et al., 2011; Song et al., 2015; Wong et al., 2016; Braga et al., 2002; Marimuthu et al., 2012; Finco et al., 2007] utilizzando il framework PICO:
- Popolazione: pazienti adulti sottoposti a chirurgia colorettale, sia in ambito oncologico sia non oncologico, inclusi pazienti con e senza malnutrizione preoperatoria.
- Intervento: immunonutrizione perioperatoria somministrata nei 5 giorni antecedenti l’intervento chirurgico, tramite flaconi da 250 ml, per un apporto calorico di 750 kcal/die, contenenti arginina, omega-3, L-glutamina, nucleotidi e fibre.
- Comparazione: protocolli ERAS® standard senza immunonutrienti e gruppi di controllo con nutrizione standard o nessuna integrazione nutrizionale preoperatoria.
- Outcome: incidenza di complicanze postoperatorie (in particolare infettive), durata della degenza ospedaliera, mortalità a 30 giorni, costi sanitari, recupero funzionale, impatto su qualità di vita ed equità di accesso.
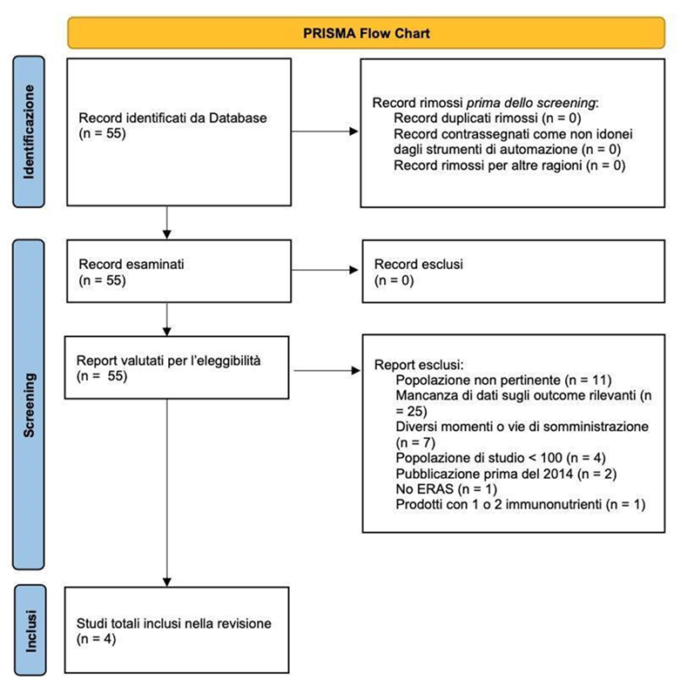
La letteratura è stata selezionata tramite criteri PRISMA, con inclusione di studi RCT, metanalisi e studi retrospettivi pubblicati dal 2014 in avanti, e valutata con Jadad Scale e Newcastle-Ottawa Scale per la qualità metodologica. Il processo di selezione delle evidenze viene sintetizzato in Figura 1, dove si riscontra come su 55 record reperiti all’interno delle banche dati, 4 siano stati effettivamente utilizzati ai fini della valutazione di HTA così da comprendere il profilo di efficacia e sicurezza dell’immunonutrizione.
Per la mappatura del percorso assistenziale è stata utilizzata la tecnica del process mapping così da identificare le principali fasi del percorso e gli attori coinvolti. A seguito della mappatura del percorso, utile inoltre per comprendere al meglio i punti di inserimento dell’immunonutrizione (pre‑ricovero e peri‑operatorio) secondo il protocollo ERAS®, si è proceduto alla valorizzazione economica in termini di risorse umane dedicate, attrezzature utilizzate, materiali di consumo e farmaci. Inoltre, sono state considerate le giornate di degenza di ciascun percorso e valutati i costi fissi nella misura di un 20% rispetto al costo totale diretto. A seguito della valorizzazione economica sono state condotte sia una Cost-Effectiveness Analysis (CEA) sia una Budget Impact Analysis (BIA).
L’analisi economica è stata approfondita tramite Cost-Effectiveness Analysis e Budget Impact Analysis
Infine, per irrobustire i risultati, sono stati coinvolti 6 esperti di area chirurgica, infermieristica e oncologica tramite questionari qualitativi per analizzare impatto percepito su equità, nonché aspetti sociali ed etici. Per l’impostazione di questa sezione sono stati considerati specifici item, valutabili attraverso una scala di punteggio compresa tra –3 e +3, tratti dal modello europeo comunemente adottato per la valutazione delle tecnologie sanitarie, ossia il Core Model di EUnetHTA, integrati da item derivanti dalla letteratura, al fine di esaminare e approfondire in modo completo tutti gli aspetti rilevanti.
Risultati
Risultati di natura evidence-based
L’integrazione dell’immunonutrizione nel protocollo ERAS® per la chirurgia colorettale ha portato a una riduzione significativa delle complicanze infettive e non infettive rispetto alla nutrizione standard. Come sintetizzato in Tabella 1, tali risultati si associano a un cambiamento misurabile nei principali endpoint clinici valutati. In particolare, la meta-analisi di Xu e colleghi [Xu et al., 2018] rileva che le infezioni del sito chirurgico passano dal 15,4% (ERAS® standard) al 4,6% (ERAS® con immunonutrizione), con un Odds Ratio di 0,25 (IC 95% 0,22-0,58). La necessità di terapia antibiotica postoperatoria diminuisce (7,7% vs 23,1%), così come la deiscenza anastomotica (1,5% vs 4,6%). Inoltre, la durata media della degenza ospedaliera si riduce di circa 2 giorni (da 6 a 4 giorni), contribuendo alla disponibilità di posti letto e abbattendo i rischi di infezioni nosocomiali [Probst et al., 2017].
L’mmunonutrizione nel protocollo ERAS® ha portato a una riduzione significativa delle complicanze infettive e non infettive
Ulteriori studi [McKechnie et al., 2025; Moya, Miranda et al., 2016] hanno evidenziato anche benefici immunologici, come il miglioramento dei livelli di albumina preoperatoria e una più rapida ripresa della funzione intestinale, con il ritorno all’alimentazione orale e alla peristalsi in media 24-36 ore prima rispetto ai controlli. Inoltre, i livelli medi di albumina preoperatoria passano da 3,1 ± 0,5 a 3,6 ± 0,4 g/dL, mentre il tempo alla ripresa dell’alimentazione orale si riduce da 3,4 ± 1,1 a 2,0 ± 0,8 giorni e il tempo alla ripresa della peristalsi da 2,6 ± 0,7 a 1,8 ± 0,5 giorni, confermando un recupero funzionale più rapido nei pazienti trattati con immunonutrienti [Tesauro et al., 2021; Moya, Soriano-Irigaray et al., 2016; Achilli et al., 2020]. Questi elementi, letti congiuntamente alla riduzione delle complicanze, descrivono un profilo di recupero post-operatorio complessivamente più favorevole per l’ERAS® integrato con immunonutrizione rispetto al protocollo standard.
|
Parametro |
ERAS® standard |
ERAS® + immunonutrizione |
|
Infezioni sito chirurgico (%) |
15,4 |
4,6 |
|
Deiscenza anastomotica (%) |
4,6 |
1,5 |
|
Degenza media (giorni) |
6 |
4 |
|
Albumina preoperatoria (g/dL) |
3,1 ± 0,5 |
3,6 ± 0,4 |
|
Tempo ripresa alimentazione (giorni) |
3,4 ± 1,1 |
2,0 ± 0,8 |
|
Tempo ripresa peristalsi (giorni) |
2,6 ± 0,7 |
1,8 ± 0,5 |
Tabella 1. Informazioni di natura evidence-based
In linea con la letteratura, l’efficacia è stata definita come riduzione delle complicanze post‑operatorie (in particolare infettive), della degenza ospedaliera e del tempo al recupero della funzionalità intestinale. La letteratura in chirurgia colorettale/oncologica mostra riduzioni delle complicanze infettive tra ~35-45% (OR o RR ≈0,33-0,65) e una riduzione della degenza di ~2-3 giorni, senza differenze sulla mortalità a 30 giorni [Buzquurz et al., 2020; Xu et al., 2018; Probst et al., 2017; Khan et al., 2023].
La letteratura mostra riduzioni delle complicanze infettive e della degenza
Una recente revisione sistematica con meta-analisi focalizzata su pazienti oncologici sottoposti a chirurgia colorettale, pur non rilevando differenze statisticamente significative rispetto alla nutrizione standard, ha comunque confermato un trend di riduzione delle infezioni di sito chirurgico, delle deiscenze anastomotiche e della degenza ospedaliera [McKechnie et al., 2025]. Inoltre, Tesauro e colleghi [Tesauro et al., 2021; Achilli et al., 2020] hanno dimostrato una riduzione significativa della degenza mediana da 6 a 4 giorni (p=0.0466) nei pazienti trattati con immunonutrienti, con benefici in termini economici e organizzativi, mentre Moya e colleghi [Moya, Miranda et al., 2016; Moya, Soriano-Irigaray et al., 2016] hanno riportato una riduzione delle complicanze totali dal 35,2% al 23,0% (RR 0,547, p=0,035), in particolare delle complicanze infettive (23,8% vs 10,7%; RR 0,382, p=0,007).
Risultati di natura economica e organizzativa
L’immunonutrizione comporta un risparmio medio di circa 866 € per paziente
Dal punto di vista economico, l’immunonutrizione comporta un risparmio medio di circa 866 € per paziente trattato, grazie alla riduzione delle giornate di degenza e di risorse umane necessarie, come mostra la Tabella 2.
|
Macrofasi |
ERAS® standard |
Immunonutrizione + ERAS® |
|
Risorse Umane (€) |
2.793,45 |
2.671,75 |
|
Attrezzature sala (€) |
1.036,27 |
1.036,27 |
|
Materiale di consumo e farmaci (€) |
2.504,17 |
2.504,17 |
|
Degenza (€) |
1.800,00 |
1.200,00 |
|
Tot. costi diretti (€) |
8.133,89 |
7.412,19 |
|
Costi fissi (20%) (€) |
1.626,78 |
1.482,44 |
|
Totale (€) |
9.760,67 |
8.894,63 |
|
Efficacia, in termini di complicanze complessive occorse (%) |
64,80 |
77,00 |
|
CEV (€/unità efficacia) |
15.062,76 |
11.551,47 |
|
ICER (€/unità efficacia) |
|
-7.098,69 |
Tabella 2. Confronto dei costi diretti per macrofasi tra ERAS® standard e Immunonutrizione + ERAS® e definizione del Cost-Effectiveness Value (CEV)
L’analisi di costo-efficacia, condotta mediante definizione dei suoi valori medi e incrementali, evidenza come ERAS® con immunonutrizione sia la strategia in grado di raggiungere il migliore trade-off tra costi sostenuti e efficacia raggiunta (CEV: 11.551 €/unità efficacia rispetto a ERAS® standard pari a 15.062 €/unità efficacia).
L’analisi di impatto sul budget (BIA), così come riportato in Tabella 3, dimostra come l’aumento progressivo dei pazienti del gruppo Immunonutrizione + ERAS® comporti una riduzione dei costi complessivi per la struttura ospedaliera, grazie soprattutto alla riduzione delle giornate di degenza e alle minori risorse umane destinate alla gestione dei pazienti. Partendo dallo scenario di base in cui tutti i pazienti fanno parte del gruppo ERAS® standard e convertendo il 100% di questi pazienti a Immunonutrizione + ERAS®, la struttura ospedaliera osserverebbe un risparmio in 12 mesi di 86.604,00 €.
|
Scenari innovativi |
ERAS® standard (%) |
Immunonutrizione + ERAS® (%) |
ERAS® standard (€) |
Immunonutrizione + ERAS® (€) |
Totale (€) |
|
1 |
100 |
0 |
976.067,24 |
0,00 |
976.067,24 |
|
2 |
80 |
20 |
780.853,79 |
177.892,65 |
958.746,44 |
|
3 |
50 |
50 |
488.033,62 |
444.731,62 |
932.765,24 |
|
4 |
20 |
80 |
195.213,45 |
711.750,59 |
906.784,04 |
|
5 |
0 |
100 |
0,00 |
889.463,24 |
889.463,24 |
Tabella 3. Analisi di impatto sul budget
Il percorso integrato libera fino a 200 posti letto/anno
Da un punto di vista organizzativo (Tabella 4), l’introduzione dell’immunonutrizione non richiede personale aggiuntivo né nuove infrastrutture. La riduzione delle giornate di degenza libera fino a 200 posti letto/anno in caso di adozione estesa, consentendo di trattare più pazienti a parità di risorse. Il personale sanitario risparmia circa 180 minuti per paziente, con effetti positivi su carichi di lavoro e motivazione interna.
|
Indicatore |
Prima dell’immunonutrizione |
Dopo immunonutrizione |
Delta |
|
Posti letto liberati/anno |
0 |
200 |
+200 |
|
Tempo risparmiato staff (min/paziente) |
0 |
180 |
+180 |
|
Pazienti trattabili/anno |
100 |
125 |
+25 |
Tabella 4. Impatto organizzativo
Risultati derivanti dalla percezione degli esperti coinvolti
Le tabelle seguenti mostrano le percezioni dei professionisti coinvolti (valutate sulla base di una scala di valutazione variabile da –3 a +3) in riferimento all’impatto sociale (Tabella 5), all’equità (Tabella 6) e agli aspetti legali del protocollo ERAS® standard rispetto all’ERAS® integrato con immunonutrizione (Tabella 7). In tutti e tre gli ambiti emergono differenze che, nel complesso, suggeriscono come l’aggiunta dell’immunonutrizione comporti un miglioramento del profilo globale della tecnologia.
Dal punto di vista dell’impatto sociale, il punteggio totale mostra un netto vantaggio per l’ERAS® con immunonutrizione (0,325 contro –0,025), indicando un impatto sociale complessivamente più favorevole. Nello specifico, l’approccio integrato migliora la qualità della vita post-operatoria (punteggio medio 2,2 su scala 3), favorendo una ripresa rapida e riducendo i costi indiretti (giorni persi di lavoro, trasporti). Tuttavia, la spesa del farmaco (92,10 € per paziente) non è rimborsata dal SSN e resta a carico dell’assistito, con possibili ricadute sull’equità dell’accesso. In tal senso, dai questionari emerge come per oltre la metà dei pazienti la spesa aggiuntiva possa rappresentare un ostacolo alla scelta del trattamento ottimale.
ERAS® con immunonutrizione migliora l’impatto sociale e la qualità di vita
Infine, non emergono barriere legali o regolatorie rilevanti: l’immunonutrizione soddisfa i requisiti di sicurezza e si integra nei processi di acquisto correnti delle strutture sanitarie. Gli esperti intervistati ritengono che questa strategia potrebbe, con un intervento normativo, essere inserita nei livelli essenziali di assistenza.
|
Impatto sociale |
ERAS® senza immunonutrizione |
ERAS® con immunonutrizione |
|
Capacità di salvaguardare l’autonomia del paziente |
0 |
-0,4 |
|
Capacità della tecnologia di salvaguardare l’integrità umana |
0 |
0 |
|
Capacità della tecnologia di assicurare dignità umana al paziente |
0 |
0 |
|
Capacità della tecnologia di salvaguardare credo e convinzioni religiose |
0 |
0 |
|
Impatto sui costi sociali, incluso i costi direttamente sostenuti dal paziente per la gestione della patologia |
-0,2 |
0 |
|
Livello generale di comprensione della tecnologia da parte dei pazienti, dei familiari e della cittadinanza in senso più ampio |
0 |
-0,2 |
|
Impatto della tecnologia sulla soddisfazione del paziente |
0 |
1 |
|
Impatto della tecnologia sul miglioramento della qualità di vita del paziente |
0 |
2,2 |
|
Totale |
-0,025 |
0,325 |
Tabella 5. Le percezioni dei professionisti coinvolti – Impatto sociale
|
Impatto sull’equità |
ERAS® senza immunonutrizione |
ERAS ® con immunonutrizione |
|
Facilità di accesso e disponibilità sul territorio delle tecnologie |
0,6 |
0,4 |
|
Accessibilità della tecnologia alle categorie protette |
0 |
-0,2 |
|
Potenziale impatto sulla gestione delle liste di attesa |
-0,2 |
0,6 |
|
Capacità della tecnologia di generare fenomeni di migrazione sanitaria in caso di utilizzo |
-0,2 |
1,4 |
|
Esistenza di fattori che potrebbero impedire a un gruppo o a determinate persone di beneficiare della tecnologia |
0 |
-0,4 |
|
Equità o iniquità generale della tecnologia |
0 |
0,4 |
|
Totale |
0,03 |
0,37 |
Tabella 6. Le percezioni dei professionisti coinvolti – Impatto sull’equità
|
Impatto legale |
ERAS® senza immunonutrizione |
ERAS® con immunonutrizione |
|
Livello di autorizzazione necessario per avviare il protocollo (nazionale, europeo, internazionale) |
0 |
0,6 |
|
Soddisfacimento dei requisiti di sicurezza richiesti |
0,2 |
0,6 |
|
Assoggettamento a controllo del prezzo |
0 |
0 |
|
Necessità di regolamentare l’acquisizione della tecnologia |
0 |
0,6 |
|
Totale |
0,05 |
0,45 |
Tabella 7. Le percezioni dei professionisti coinvolti – Impatto legale
Conclusioni
L’integrazione dell’immunonutrizione all’interno del protocollo ERAS® per la chirurgia colorettale emerge, alla luce della valutazione multidimensionale condotta, come una strategia clinicamente efficace, economicamente sostenibile e organizzativamente vantaggiosa. Le evidenze scientifiche mostrano una riduzione significativa delle complicanze postoperatorie, in particolare di quelle infettive, una più rapida ripresa della funzionalità intestinale e una diminuzione della durata della degenza ospedaliera [McKechnie et al., 2025; Moya, Miranda et al., 2016; Tesauro et al., 2021; Moya, Soriano-Irigaray et al., 2016; Achilli et al., 2020]. Questi risultati determinano non solo un miglioramento degli esiti clinici, ma anche un impatto positivo sulla qualità della vita del paziente, con un recupero più rapido e un minor ricorso a trattamenti aggiuntivi.
È una strategia clinicamente valida, sostenibile e capace di ottimizzare l’organizzazione sanitaria
Il protocollo ERAS®, infatti, vede tra i suoi elementi fondamentali proprio quello della pre-abilitazione del paziente in vista del trauma chirurgico. In quest’ottica l’ottimizzazione dello stato immunometabolico rappresenta un punto cruciale nella preparazione all’intervento e al periodo post-operatorio, costituendo quindi un vero e proprio investimento in grado di portare vantaggi concreti in ambito clinico e finanziario.
Dal punto di vista economico, la riduzione delle giornate di degenza e l’ottimizzazione delle risorse professionali generano un risparmio medio di circa 866 € per paziente, con un chiaro vantaggio in termini di costo-efficacia rispetto all’ERAS® standard. Anche l’analisi di impatto sul budget conferma tale tendenza: l’adozione estesa dell’immunonutrizione potrebbe portare a riduzioni significative dei costi complessivi per la struttura sanitaria nell’arco dei 12 mesi considerati. Focalizzando l’attenzione sugli aspetti di natura organizzativa, l’analisi ha dimostrato come tale protocollo possa liberare posti letto, contribuendo a una gestione più efficiente dei flussi assistenziali, generando a cascata anche un miglioramento nell’accessibilità alle cure.
Gli esperti individuano nell’assenza di rimborso uno dei principali elementi di iniquità
Tuttavia, permangono criticità legate all’equità di accesso, poiché il costo dell’immunonutrizione non è attualmente rimborsato dal Servizio sanitario nazionale e ricade interamente sul paziente. Questo può rappresentare un ostacolo per alcune fasce socio-economiche e rischia di limitare un accesso uniforme a un trattamento che, secondo le evidenze, offre benefici rilevanti. Tale aspetto viene confermato anche dalla percezione degli esperti, che individuano nell’assenza di rimborso uno dei principali elementi di iniquità.
In conclusione, i risultati indicano che l’immunonutrizione dovrebbe essere considerata una componente essenziale nella gestione perioperatoria del paziente sottoposto a chirurgia colorettale, in quanto favorisce una sanità più efficace, sostenibile e orientata al valore.
Bibliografia
- Achilli P, Mazzola M, Bertoglio CL, et al. Preoperative immunonutrition in frail patients with colorectal cancer: an intervention to improve postoperative outcomes. Int J Colorectal Dis. 2020 Jan;35(1):19-27
- Braga M, Gianotti L, Nespoli L, et al. Nutritional approach in malnourished surgical patients: a prospective randomized study. Arch Surg. 2002 Feb;137(2):174-80
- Buzquurz F, Bojesen RD, Grube C, et al. Impact of oral preoperative and perioperative immunonutrition on postoperative infection and mortality in patients undergoing cancer surgery: systematic review and meta-analysis with trial sequential analysis. BJS Open. 2020 Oct;4(5):764-775
- Cerantola Y, Hübner M, Grass F, et al. Immunonutrition in gastrointestinal surgery. Br J Surg. 2011 Jan;98(1):37-48
- Drover JW, Dhaliwal R, Weitzel L, et al. Perioperative use of arginine-supplemented diets: a systematic review of the evidence. J Am Coll Surg. 2011 Mar;212(3):385-99, 399.e1
- Finco C, Magnanini P, Sarzo G, et al. Prospective randomized study on perioperative enteral immunonutrition in laparoscopic colorectal surgery. Surg Endosc. 2007 Jul;21(7):1175-9
- Gustafsson UO, Scott MJ, Hubner M, et al. Guidelines for Perioperative Care in Elective Colorectal Surgery: Enhanced Recovery After Surgery (ERAS®) Society Recommendations: 2018. World J Surg. 2019 Mar;43(3):659-695
- Khan A, Wong J, Riedel B, et al. The Impact of Peri-operative Enteral Immunonutrition on Post-operative Complications in Gastrointestinal Cancer Surgery: A Meta-Analysis. Ann Surg Oncol. 2023 Jun;30(6):3619-3631
- Marimuthu K, Varadhan KK, Ljungqvist O, et al. A meta-analysis of the effect of combinations of immune modulating nutrients on outcome in patients undergoing major open gastrointestinal surgery. Ann Surg. 2012 Jun;255(6):1060-8
- McKechnie T, Kazi T, Jessani G, et al. The use of preoperative enteral immunonutrition in patients undergoing elective colorectal cancer surgery: A systematic review and meta-analysis. Colorectal Dis. 2025 Apr;27(4):e70061
- Moya P, Miranda E, Soriano-Irigaray L, et al. Perioperative immunonutrition in normo-nourished patients undergoing laparoscopic colorectal resection. Surg Endosc. 2016 Nov;30(11):4946-4953
- Moya P, Soriano-Irigaray L, Ramirez JM, et al. Perioperative Standard Oral Nutrition Supplements Versus Immunonutrition in Patients Undergoing Colorectal Resection in an Enhanced Recovery (ERAS) Protocol: A Multicenter Randomized Clinical Trial (SONVI Study). Medicine (Baltimore). 2016 May;95(21):e3704
- Probst P, Ohmann S, Klaiber U, et al. Meta-analysis of immunonutrition in major abdominal surgery. Br J Surg. 2017 Nov;104(12):1594-1608
- Song GM, Tian X, Zhang L, et al. Immunonutrition Support for Patients Undergoing Surgery for Gastrointestinal Malignancy: Preoperative, Postoperative, or Perioperative? A Bayesian Network Meta-Analysis of Randomized Controlled Trials. Medicine (Baltimore). 2015 Jul;94(29):e1225
- Tesauro M, Guida AM, Siragusa L, et al. Preoperative Immunonutrition vs. Standard Dietary Advice in Normo-Nourished Patients Undergoing Fast-Track Laparoscopic Colorectal Surgery. J Clin Med. 2021 Jan 22;10(3):413
- Wong CS, Aly EH. The effects of enteral immunonutrition in upper gastrointestinal surgery: A systematic review and meta-analysis. Int J Surg. 2016 May;29:137-50
- Xu J, Sun X, Xin Q, et al. Effect of immunonutrition on colorectal cancer patients undergoing surgery: a meta-analysis. Int J Colorectal Dis. 2018 Mar;33(3):273-283