“Sanità digitale: ora serve un cambio di marcia”. Un messaggio significativo sin dal titolo, quello lanciato al convegno dell’Osservatorio Sanità Digitale della School of Management del Politecnico di Milano, occasione per fare un punto complessivo sullo stato dell’arte e guardare al futuro con una certa dose di ottimismo che va sotto la sigla PNRR – Piano Nazionale di Ripresa e Resilienza.
È tempo di individuare la strada corretta per mettere a terra gli obiettivi definiti e attuare quel cambio di marcia ormai necessario per attuare l’evoluzione verso il modello della connected care.

I numeri: la Sanità digitale vale 1,69 miliardi di euro
Nel 2021 la spesa per la Sanità digitale in Italia è cresciuta del 12,5% rispetto al 2020, toccando quota 1,69 miliardi di euro, pari all’1,3% della spesa sanitaria pubblica. Una crescita superiore a quella degli ultimi anni, ma non ancora sufficiente a imprimere il “cambio di marcia” necessario a colmare il ritardo accumulato. La tanto attesa trasformazione digitale potrebbe arrivare grazie agli investimenti previsti dal PNRR, che dedica a riforme e investimenti nel settore Salute l’intera Missione 6, con ben 15,63 miliardi di euro di risorse.
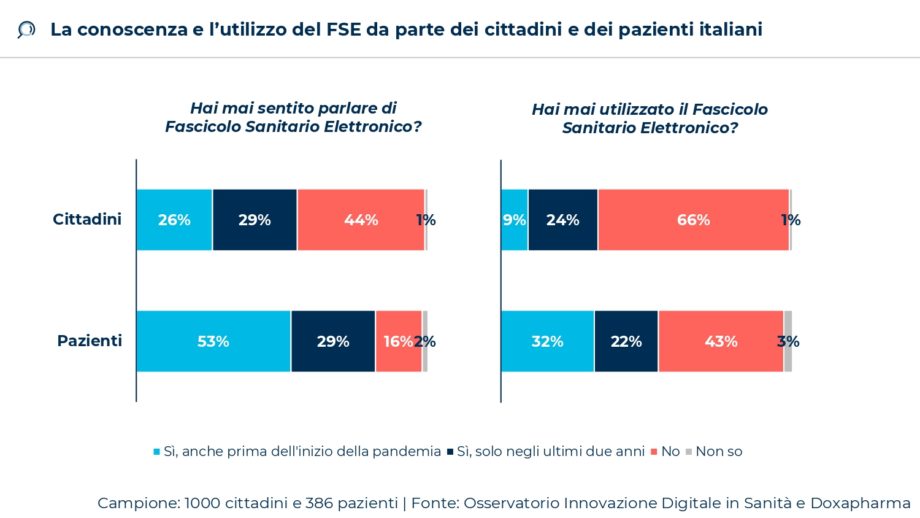
La pandemia ha influito decisamente sulla conoscenza e l’utilizzo del Fascicolo Sanitario Elettronico, spinto dalla necessità di scaricare Green Pass, referti dei tamponi e certificati vaccinali. Dalla rilevazione svolta in collaborazione con Doxapharma, emerge che il 55% dei cittadini ne ha sentito parlare almeno una volta (era il 38% nel 2021) e il 33% lo ha già utilizzato (il 12% nel 2021). Tra i pazienti cronici o con problematiche gravi – coinvolti nella ricerca svolta in collaborazione con AISC, Alleanza Malattie Rare, APMARR, FAND, FederASMA, Onconauti e ROPI – le percentuali di conoscenza e utilizzo dello strumento sono ancora più elevate: l’82% lo conosce e il 54% lo ha utilizzato (nel 2021 era il 37%).
Il 73% degli specialisti, il 79% dei MMG e il 57% degli infermieri utilizza App di messaggistica (come WhatsApp) per comunicare con i pazienti, che sono molto interessati al loro uso soprattutto per la rapidità con cui è possibile ricevere risposte
Il digitale è molto utilizzato dagli italiani per cercare informazioni in ambito salute: il 53% dei cittadini ha utilizzato Internet per identificare possibili diagnosi sulla base dei sintomi e il 42% per cercare informazioni su sintomi e patologie anche prima di una visita. Inoltre, il 73% di chi ha utilizzato Internet dichiara di prendere decisioni sulla salute basandosi sulle informazioni trovate online. Ma soprattutto, il digitale si è ormai affermato nella comunicazione tra professionista sanitario e paziente, come emerso dalla rilevazione svolta sui medici specialisti, in collaborazione con AME, ANMCO, FADOI, PKE e SIMFER, sui medici di medicina generale (MMG), grazie alla collaborazione con FIMMG, e sugli infermieri, in collaborazione con FNOPI. Il 73% degli specialisti, il 79% dei MMG e il 57% degli infermieri utilizza App di messaggistica (come WhatsApp) per comunicare con i pazienti, che sono molto interessati al loro uso soprattutto per la rapidità con cui è possibile ricevere risposte.
 “Il Piano Nazionale di Ripresa e Resilienza sta giocando, anche nel settore sanitario, un ruolo rilevante per il rilancio del nostro Paese – afferma Mariano Corso, responsabile Scientifico dell’Osservatorio Sanità Digitale –. In particolare, il potenziamento della Sanità territoriale, anche grazie allo sviluppo di servizi di Telemedicina, e la raccolta e valorizzazione dei dati in Sanità, soprattutto attraverso la diffusione del Fascicolo Sanitario Elettronico, rappresentano alcune delle principali sfide per i prossimi anni. Il PNRR rappresenta un’occasione epocale di rilancio perché assegna al settore della Sanità 15,63 miliardi di euro con investimenti sostanziali sulla digitalizzazione. Tuttavia, l’effettiva disponibilità e l’efficace messa a terra di queste risorse è tutt’altro che scontata. Lo sblocco di questi fondi da parte delle Istituzioni Europee è condizionato allo sviluppo in tempi rapidi di programmi e riforme la cui realizzazione non è semplice, soprattutto a causa della frammentazione della governance del sistema sanitario pubblico”.
“Il Piano Nazionale di Ripresa e Resilienza sta giocando, anche nel settore sanitario, un ruolo rilevante per il rilancio del nostro Paese – afferma Mariano Corso, responsabile Scientifico dell’Osservatorio Sanità Digitale –. In particolare, il potenziamento della Sanità territoriale, anche grazie allo sviluppo di servizi di Telemedicina, e la raccolta e valorizzazione dei dati in Sanità, soprattutto attraverso la diffusione del Fascicolo Sanitario Elettronico, rappresentano alcune delle principali sfide per i prossimi anni. Il PNRR rappresenta un’occasione epocale di rilancio perché assegna al settore della Sanità 15,63 miliardi di euro con investimenti sostanziali sulla digitalizzazione. Tuttavia, l’effettiva disponibilità e l’efficace messa a terra di queste risorse è tutt’altro che scontata. Lo sblocco di questi fondi da parte delle Istituzioni Europee è condizionato allo sviluppo in tempi rapidi di programmi e riforme la cui realizzazione non è semplice, soprattutto a causa della frammentazione della governance del sistema sanitario pubblico”.
Gli ambiti su cui investire
Dalla ricerca svolta in collaborazione con la Federazione Italiana Aziende Sanitarie e Ospedaliere (Fiaso) sulle Direzioni Strategiche delle strutture sanitarie italiane, emerge che tra gli ambiti investimento previsti dal PNRR il 64% dei direttori ritiene molto rilevante lo sviluppo di soluzioni aziendali per garantire la raccolta del dato di cura del paziente, come la Cartella Clinica Elettronica: il 60% delle aziende sanitarie ha infatti intenzione di investire in questo ambito. A seguire, i sistemi per l’integrazione ospedale-territorio e in particolare la Telemedicina (rilevante per il 56% dei direttori e ambito di investimento previsto nel 2022 per il 58% delle aziende sanitarie), e le soluzioni che consentono l’integrazione con sistemi regionali e/o nazionali come il Fascicolo Sanitario Elettronico (ambito prioritario per il 47% dei direttori).
I direttori delle aziende sanitarie ritengono molto rilevante l’attuazione degli interventi identificati nelle linee di indirizzo del PNRR, ma il 46% di loro denuncia come ci sia a oggi ancora poca chiarezza su come utilizzare le risorse in gioco. Sarà quindi importante definire la strada corretta per mettere a terra gli obiettivi definiti e monitorare questa trasformazione verso il modello della connected care.

Il Fascicolo Sanitario Elettronico aspetta il PNRR
Gli anni della pandemia hanno determinato una maggiore conoscenza e un più diffuso utilizzo del Fascicolo Sanitario Elettronico. “Se da un lato, il Fascicolo è stato attivato per tutti i cittadini e ha raggiunto ad oggi anche percentuali significative di utilizzo (il 33% dei  cittadini e il 54% dei pazienti) – spiega Paolo Locatelli, responsabile scientifico dell’Osservatorio Sanità Digitale -, il livello di alimentazione dei documenti del nucleo minimo nella gran parte delle Regioni è ancora molto limitato”.
cittadini e il 54% dei pazienti) – spiega Paolo Locatelli, responsabile scientifico dell’Osservatorio Sanità Digitale -, il livello di alimentazione dei documenti del nucleo minimo nella gran parte delle Regioni è ancora molto limitato”.
Secondo la rilevazione effettuata dal Ministero per l’innovazione tecnologica e transizione digitale, infatti, solo Emilia-Romagna, Lombardia, Toscana e Piemonte hanno una percentuale di alimentazione del FSE superiore al 50% (percentuale di documenti pubblicati e indicizzati sul FSE rispetto al totale delle prestazioni erogate dalle strutture sanitarie pubbliche negli ultimi due anni). Altre quattro Regioni (Campania, Liguria, Sicilia e Calabria) hanno invece livelli che non superano il 5%.
“Anche su questo fronte ci si aspetta nei prossimi anni un’evoluzione importante – continua Paolo Locatelli – dato che nell’ambito del PNRR le risorse per potenziare i FSE regionali non mancano, con 610 milioni di euro per l’adozione e utilizzo del FSE da parte delle Regioni, di cui 299,6 milioni per il potenziamento dell’infrastruttura digitale dei sistemi sanitari e 311,4 per aumentare le competenze digitali dei professionisti del sistema sanitario”.
Telemedicina: uso in calo dopo il boom Covid
Sin dai primi mesi della pandemia l’utilizzo dei servizi di Telemedicina è molto aumentato, perché ha facilitato la collaborazione tra i professionisti e garantito continuità di cura e assistenza ai pazienti. In assenza di strategie e investimenti specifici, tuttavia, parte di questo effetto rischia di svanire con il progressivo ritorno alla normalità. Nel 2021 l’utilizzo della Telemedicina da parte dei medici è calato significativamente, seppure ci si assesti su percentuali di utilizzo più elevate rispetto a quelle pre-pandemia.
“La riduzione nei livelli di utilizzo della Telemedicina da parte dei medici va colto come il segnale dell’esigenza di un’innovazione più strutturale, un passaggio a un modello nel quale questa non rappresenti più una soluzione di emergenza, ma un’opportunità per migliorare il  sistema di cura – afferma Cristina Masella, Responsabile Scientifico dell’Osservatorio Sanità Digitale –. Ad oggi questo cambiamento di modello deve ancora essere concretizzato: per medici e infermieri le attività di Telemedicina spesso costituiscono un’aggiunta in termini di tempo a quelle tradizionali”.
sistema di cura – afferma Cristina Masella, Responsabile Scientifico dell’Osservatorio Sanità Digitale –. Ad oggi questo cambiamento di modello deve ancora essere concretizzato: per medici e infermieri le attività di Telemedicina spesso costituiscono un’aggiunta in termini di tempo a quelle tradizionali”.
Nonostante questo, l’interesse rimane alto. Oltre la metà di medici e infermieri e l’80% dei pazienti vorrebbe utilizzare questi servizi anche in futuro. Le farmacie territoriali potrebbero avere un ruolo rilevante di spinta alla diffusione di questi servizi. L’indagine rivolta ai titolari/responsabili di farmacia, svolta in collaborazione con Doxapharma, ha fatto emergere che già nella metà dei casi offrono servizi di Tele-cardiologia e dichiarano interesse anche per l’erogazione di altri servizi di Telemedicina, come ad esempio la Tele-dermatologia (55% delle farmacie).
La comunicazione tra professionisti sanitari e pazienti
La pandemia ha spinto l’utilizzo di App di messaggistica istantanea, che hanno permesso una comunicazione veloce e diretta tra professionisti sanitari e paziente. “Oltre a problemi di sicurezza e privacy, l’utilizzo di questi strumenti può impattare negativamente sulle attività lavorative dei professionisti coinvolti, da cui spesso i pazienti si aspettano risposte immediate. – spiega  Chiara Sgarbossa, direttrice dell’Osservatorio Sanità Digitale -. “Stentano ancora a diffondersi strumenti più appropriati, sicuri e dedicati all’attività professionale”.
Chiara Sgarbossa, direttrice dell’Osservatorio Sanità Digitale -. “Stentano ancora a diffondersi strumenti più appropriati, sicuri e dedicati all’attività professionale”.
Ad oggi, infatti, solo un professionista sanitario su tre utilizza piattaforme di comunicazione dedicate o certificate, sebbene l’interesse sia elevato soprattutto tra i medici (74% degli specialisti e 72% dei medici di medicina generale). La necessità di ricevere risposte veloci su un problema di salute rappresenta anche una delle motivazioni per cui i cittadini fanno ricorso alla ricerca di informazioni in ambito salute su Internet.

Servono competenze per lo sviluppo della Sanità Digitale
Il 38% delle Direzioni Strategiche delle aziende sanitarie indica la mancanza di competenze digitali come barriera all’innovazione. “La trasformazione dell’ecosistema salute non può prescindere dal fattore umano e, in particolare, dalla cultura e dalle competenze degli attori coinvolti, tra cui i professionisti sanitari – afferma  Emanuele Lettieri, responsabile Scientifico dell’Osservatorio Sanità Digitale – Per le aziende sanitarie è prioritario investire nella formazione del personale sanitario, soprattutto su ambiti come la Cartella Clinica Elettronica, privacy e sicurezza dei dati e Telemedicina, oltre alla formazione sugli strumenti informatici di base, necessaria per fornire ai professionisti una preparazione più completa”.
Emanuele Lettieri, responsabile Scientifico dell’Osservatorio Sanità Digitale – Per le aziende sanitarie è prioritario investire nella formazione del personale sanitario, soprattutto su ambiti come la Cartella Clinica Elettronica, privacy e sicurezza dei dati e Telemedicina, oltre alla formazione sugli strumenti informatici di base, necessaria per fornire ai professionisti una preparazione più completa”.
Guardando alle Digital Soft Skills, la competenza maggiormente presidiata dai professionisti sanitari è legata alla capacità di comunicare in modo efficace con i colleghi utilizzando strumenti digitali. Per i medici sono da sviluppare le competenze di eLeadership, relative alla gestione del cambiamento e alla valutazione dei risultati dei progetti, aspetti chiave nel processo di trasformazione digitale. Per gli infermieri, invece, è migliorabile l’efficacia della comunicazione attraverso strumenti digitali con i pazienti, che sarà ancora più cruciale per poter utilizzare strumenti di Telemedicina.

La riforma del territorio e il ruolo della Telemedicina
Al termine della presentazione dei dati dell’Osservatorio, ha preso il via il dibattito con gli esperti. Una prima tavola rotonda è stata dedicata al tema della riforma della sanità territoriale e la telemedicina.
Il direttore generale dell’Unità di missione per l’attuazione del PNRR per la parte che riguarda la salute Stefano Lorusso ha sottolineato come un notevole spazio nell’ambito del Piano sia dedicato all’integrazione fra ospedale e territorio, che passa soprattutto attraverso le Case di Comunità, luogo di riferimento della prossimità, e le Centrali Operative Territoriali (Cot), segno dell’evoluzione del modello organizzativo. “Anche se ci sono ancora molti passi da compiere per definire in maniera più puntuale e contestualizzata rispetto alle diverse realtà, il PNRR indica la strada giusta”, ha affermato.
E sul FSE ha rimarcato l’ingente investimento di 311 milioni per aiutare le Regioni ad affrontare l’enorme processo di cambiamento organizzativo che comporta. “Ben 18 milioni serviranno per la formazione in termini di competenze manageriali, tecnico-professionali e digitali e sul lavoro sulle attitudini, che ritengo fondamentali”, ha dichiarato, ponendo anche l’accento su coloro che ha definito i “sacerdoti” di questo processo di trasformazione, i direttori di distretto.
A Giulio Siccardi dell’Agenzia Nazionale per i Servizi Sanitari Regionali (Agenas) è toccato illustrare gli obiettivi della piattaforma nazionale di telemedicina e lo stato dell’arte: “Il PNRR non ci dà obiettivi di spesa ma fattuali. Sulla telemedicina l’obiettivo è duplice: entro il 2023 fare in modo che tutte le Regioni abbiano attivo un progetto di telemedicina ed entro la fine del 2025 che ci siano 200 mila persone assistite con telemedicina”.
Sulla telemedicina l’obiettivo è duplice: entro il 2023 fare in modo che tutte le Regioni abbiano attivo un progetto di telemedicina ed entro la fine del 2025 che ci siano 200 mila persone assistite con telemedicina
Come si sta procedendo? “Abbiamo diviso il problema in due parti. Una è la Piattaforma nazionale di telemedicina per cui abbiamo lanciato un avviso di partnership pubblico privato, la cui scadenza è prevista per il 6 giugno alle 12; in secondo luogo ci sono le piattaforme regionali per l’implementazione di servizi minimi di televisita, telemonitoraggio, teleconsulto e teleassistenza, in un’ottica di maggiore omogeneità tra le Regioni”.
A proposito di Piattaforma di telemedicina e FSE, Agenas ha da poco pubblicato sul proprio sito il documento tecnico di Ministero della Salute Dipartimento per la Trasformazione Digitale e Agenas stessa che riassume i punti di contatto tra i due progetti.
Le scadenze: “Prevediamo di terminare la valutazione delle proposte che arriveranno per la Piattaforma nazionale di medicina entro settembre-ottobre con la scelta del soggetto e del progetto promotore, in modo da appaltare con la gara successiva entro la fine dell’anno. L’obiettivo che ci siamo posti è di attivare la Piattaforma nazionale entro la fine del 2023 – ha spiegato -. Parallelamente stiamo lavorando con il Dipartimento per la Trasformazione Digitale e il Ministero della Salute per individuare le linee guida per lo sviluppo dei servizi minimi in maniera uniforme su tutte le Regioni, grazie al supporto della Lombardia e della Puglia”.
Le due Regioni all’avanguardia hanno quindi portato le loro esperienze. Giovanni Gorgoni, direttore generale dell’Agenzia regionale strategica per la salute e il sociale (Aress) Puglia, ha presentato il progetto COReHealth (Centrale Operativa Regionale di Telemedicina delle cronicità e delle reti cliniche) istituito da Aress Puglia e Policlinico di Bari. Al centro una infrastruttura tecnologica in grado di far dialogare medico e paziente. Molte le criticità da superare, tra cui gli aspetti organizzativi, ma le prospettive di sviluppo sono molto buone e non a caso la Regione è tra le esperienze che guidano lo sviluppo dei piani nazionali.
Giovanni Delgrossi, dirigente dell’Unità Organizzativa Sistemi Informativi e Sanità Digitale della Direzione Generale Welfare, Regione Lombardia, ha spiegato come “l’azione della Regione è fortemente orientata a governare le risorse economiche e i modelli organizzativi e le progettualità per non perdere l’opportunità offerta dal PNRR per portare a sistema i servizi di sanità digitale. Il progetto è iniziato formalmente nel gennaio 2022 e intende molto velocemente dotare il territorio di strumenti, tecnologie e servizi digitali per applicare i nuovi modelli organizzativi della sanità territoriale: una vera sfida su un’area estesa come la nostra”.
Ma le scadenze sono a brevissimo: già a giugno è prevista la promozione dell’iniziativa a favore delle aziende che non hanno partecipato alla progettualità e le Case di Comunità avranno a disposizione le nuove tecnologie per gestire i nuovi modelli territoriali.
Ultimo caso studio, la Ausl di Ferrara, illustrato dalla direttrice generale Monica Calamai. L’Infermiere di famiglia e di comunità, la telemedicina, la presenza capillare sul territorio degli Ospedali di Comunità (Osco), le Case della salute nate nel territorio che diventeranno Case di comunità. Sono solo alcuni esempi di esperienze organizzative in sanità presenti in Emilia-Romagna e in particolare messe a punto dall’Ausl di Ferrara.
“Per una trasformazione digitale vera – commenta Calamai – non basta una implementazione ed adozione delle nuove tecnologie, ma è necessario un cambiamento della visione strategica all’interno dell’Azienda oltre che un pieno coinvolgimento di professionisti e operatori che vanno accompagnati nei processi di transizione sia organizzativa sia digitale. In provincia di Ferrara e, credo, non solo, se ne sente un bisogno profondo”.
La raccolta e valorizzazione dei dati in sanità: quali opportunità?
Piattaforma nazionale di telemedicina, FSE, Cartelle Cliniche digitalizzate. La sanità digitale significa dati e proprio a questi ultimi è stata dedicata la tavola rotonda conclusiva della presentazione dei dati dell’Osservatorio milanese.
“Durante la pandemia abbiamo imparato che i dati sono centrali in tutte le attività che svolgiamo – ha affermato il presidente dell’Istituto Superiore di Sanità Silvio Brusaferro -. Abbiamo anche imparato, in una situazione straordinaria come quella che abbiamo vissuto, che nel giro di pochi giorni è stato possibile attivare un sistema nazionale che è diventato il monitoraggio settimanale con i dati corretti e aggiornati sull’andamento pandemico; un rapporto che è frutto di un lavoro capillare che parte dal singolo paziente o persona che fa il test per arrivare fino a livello del governo. È la testimonianza che si può fare. E sta funzionando”.
L’obiettivo non è raccogliere il maggior numero di dati possibile ma scegliere quelli rilevanti e utili per diventare informazioni
Un altro elemento appreso dalla pandemia, secondo Brusaferro, è entrare nel merito del dato: “Avere troppi dati non ci aiuta – ha dichiarato -. Il dato che dà l’informazione è quello rilevante e bisogna saperlo individuare: non funziona un pensiero tipo più dati ci sono e meglio è. Parallelamente, lo sapevamo già prima ma l’emergenza ha reso ancora più evidente che produrre un dato costa: serve capire quale valore produce rispetto alle capacità decisionali.”
Qualità e tempestività sono alcuni dei criteri fondamentali.
Interpellato su quale sia secondo lui la vera priorità per il SSN, Brusaferro ha risposto: “Il primo elemento è proprio la cultura del dato. Noi possiamo misurare tutti i fenomeni e misurarli è fondamentale per valutare e decidere. Secondo elemento: il dato non basta, deve diventare un’informazione. Qui si apre il tema di essere capaci di tradurre e rendere disponibile l’informazione per i destinatari per i quali è rilevante averla. Ed ecco il punto delle skills, che nel nostro Paese è un problema reale che riguarda tutti, i cittadini così come i professionisti. Un forte investimento in questo senso è necessario”.
“La sfida principale è l’omogeneità. E avere un punto unico per il cittadino e il medico per poter accedere ai servizi online”, ha dichiarato Stefano Micocci, Project Manager CTO Sanità Digitale, Dipartimento per la Trasformazione Digitale della Presidenza del Consiglio dei Ministri. “Bisogna far crescere il FSE da sistema che mette a disposizione i dati (per altro in modo ancora incompleto) a volano per un uso evoluto del dato”.
Ruggero De Maria, direttore dell’Istituto di Patologia Generale dell’Università Cattolica di Roma e presidente Alleanza contro il Cancro, ha illustrato la particolare importanza che i Big Data rivestono in campo oncologico, citando anche il rilevo della Real World Evidence. A questo proposito, Alleanza contro il cancro ha lanciato nel 2020, in collaborazione con il Ministero della Salute, il progetto Health Big Data. L’orizzonte si amplia a livello europeo con l’iniziativa 1+ Million Genomes che punta a migliorare la prevenzione delle malattie, consentire trattamenti più personalizzati e sostenere la ricerca.
Sul fronte della condivisione dei dati, un ruolo lo giocherà anche la creazione dello Spazio europeo dei dati sanitari.
“In base alla mia esperienza, posso porre l’accento sul tema della governance strategica del dato, elemento che richiederebbe uno sforzo da parte di tutte le istituzioni e del governo centrale per evitare il rischio che oggi si corre di sovrapposizione di ruoli, attività e delle conseguenti responsabilità; ne deriverebbe anche una migliore allocazione delle risorse – ha dichiarato Renato Botti, direttore generale, IRCCS Istituto Giannina Gaslini -. Ad esempio, noi siamo coinvolti in alcun progetti di telemedicina a livello regionale e non sempre è chiaro cosa debba fare l’Azienda, cosa la Regione e cosa possa invece rientrare in un campo ancora più ampio. Un secondo punto è che ancora manca a monte una metrica comune: per alcuni dati non usiamo tutti gli stessi nomenclatori e lo stesso modo di categorizzare eventi e attività. Lo vediamo sul territorio, dove molte attività nelle diverse Regioni sono classificate e a volte anche remunerate in maniera diversa”.
Infine, Botti ha voluto porre l’accento sul tema del valore della Telemedicina, inteso dal punto di vista economico: “Serve dare un valore alle prestazioni, cosa che adesso non accade ad esempio per il teleconsulto, mentre la televisita è normata come seconda visita di controllo. Se, come si dice, you get what you pay, si tratta di un passo cardine per guidare questo passaggio”.




