m
Maggiori informazioni sul Rapporto sui farmaci in Toscana 2019 sono disponibili sulla pagina dedicata di ARS Toscana.
m
Maggiori informazioni sul Rapporto sui farmaci in Toscana 2019 sono disponibili sulla pagina dedicata di ARS Toscana.
Allo scopo di ottenere e divulgare informazioni sempre più approfondite circa l’efficacia e la sicurezza dei farmaci biosimilari, l’Area Vigilanza Post-Marketing dell’Agenzia Italiana del Farmaco (AIFA) ha realizzato e pubblicato nel 2019 un’analisi basata sui dati di farmacovigilanza relativi ai biosimilari autorizzati e commercializzati in Italia e ai loro originatori.
Il presente supplemento di Policy and Procurement in HealthCare è dedicato alla sintesi dei principali risultati emersi dal documento AIFA sulla sicurezza dei biosimilari, con un’intervista di commento ad Achille P. Caputi, Professore Emerito di Farmacologia dell’Università di Messina.
Da circa cento anni i contratti pubblici devono avere oggetto certo (art. 12 r.d. n. 2440/1923). Ciò è peraltro principio generale di ordine civilistico, applicabile non solo ai contratti pubblici ma anche nei contratti tra privati. Quando l’acquirente è una P.A., però, il principio è ancora più stringente, dato che la sua esatta definizione è legata alla necessità di assicurare la certezza della spesa e il suo costante controllo. Un contratto pubblico per il quale non vi fossero sufficienti elementi di determinatezza dell’oggetto sarebbe cioè fonte di rischi per il bilancio dell’ente pubblico stesso: la prestazione, infatti, verrebbe determinata solo man mano, durante l’esecuzione del contratto ma senza che l’ente avesse previamente iscritto al proprio bilancio la spesa correlata. È evidente la pericolosità di questa situazione: o la spesa pubblica diviene incontrollabile o il privato avrà difficoltà a farsi pagare, poiché potrebbe non essere disponibile e riservata la provvista economica per l’adempimento della prestazione da parte della P.A. Così, per i contratti pubblici questo principio riceve una protezione per così dire rafforzata attraverso l’istituto del cosiddetto “quinto d’obbligo” (art. 11 r.d. n. 2440/1923): l’oggetto della prestazione, prestabilito negli atti di gara e nel contratto, può naturalmente variare, in aumento o in diminuzione, durante l’esecuzione ma solo in misura non superiore al 20% della previsione originaria. La normativa sui contratti pubblici che si è susseguita nel tempo ha tuttavia progressivamente affievolito questo meccanismo di protezione, ad esempio rimettendo al privato contraente la scelta della conseguenza nel caso di superamento di tale soglia di varianza.
Così, già l’art. 311, comma 4, d.P.R. n. 207/2010 aveva previsto che il superamento di tale soglia (ma solo in aumento) comportasse la sottoscrizione di un atto aggiuntivo al contratto proprio al fine di mantenere corrispondenza tra ciò che è pattuito e ciò che è iscritto al bilancio dell’ente. Ora l’art. 106, comma 12, d.lgs. n. 50/16 stabilisce invece che l’unica conseguenza è la possibilità per l’appaltatore di risolvere il contratto. Il che, ovviamente, non accade quasi mai essendo evidente l’interesse dell’appaltatore a proseguire nella prestazione a favore della P.A., a meno che essa non divenga oggettivamente antieconomico per il privato stesso. Questo comporta un’inversione nell’iniziale meccanismo di protezione: il quinto d’obbligo si trasforma da misura protettiva per il bilancio della P.A. a misura protettiva a favore dell’appaltatore.
Questo allontanamento dalla configurazione originale è ancor più evidente nelle gare d’acquisto di farmaci, per le quali la giurisprudenza ha da alcuni anni elaborato posizioni del tutto peculiari che giungono a ritenere legittima la quantificazione dei prodotti messi in gara a titolo puramente indicativo e senza che il futuro aggiudicatario possa pretendere alcunché in caso di mancato rispetto delle quantità indicate, nemmeno oltre il quinto d’obbligo.
La tesi è riconducibile essenzialmente ad alcune prese di posizione concordi nella giurisprudenza di primo grado (T.A.R. Lazio, Roma, III quater, n. 33222 del 8 novembre 2010; T.A.R. Perugia, sez. I, n. 254 del 26 aprile 2013; T.A.R. Emilia Romagna Bologna, sez. I, n. 549 del 8 maggio 2003). Queste tesi hanno poi trovato l’avallo da parte di Palazzo Spada, con alcune più recenti decisioni (tra cui, per tutte, la sentenza del Consiglio di Stato, Sez. III, n. 2507 del 10 giugno 2016), con cui si sono rimarcate le specificità di questo settore merceologico sotto due profili.
Da un lato – si osserva – la stima meramente indicativa del quantitativo acquistabile, in sede di gara, dipende da numerosi fattori imprevisti ed imprevedibili in grado di influenzare in concreto la domanda del farmaco aggiudicatario in fase esecutiva (fattori epidemici, scoperte scientifiche, variazioni prontuari terapeutici, sostituibilità, ecc.) che non permettono ex ante di formulare una stima esatta, per quantità, dei prodotti da acquistare, nemmeno con una tolleranza del 20%.
D’altro lato, il Consiglio di Stato valorizza l’esistenza una serie di interessi pubblici preminenti rispetto all’interesse imprenditoriale privato, i quali giustificherebbero l’alea insita in questo tipo di gare, che graverebbe in ultima analisi solo in capo al privato. Il cerchio si chiude in quanto, secondo questa tesi, gli interessi pubblici prevalenti sarebbero comunque riconducibili al principio di economicità della spesa pubblica e all’esigenza di garantire l’adeguamento tempestivo delle terapie somministrate nell’ambito del servizio pubblico all’evoluzione scientifica (Consiglio di Stato, sez. II, parere 23 maggio 2012, n. 2460).
Nelle procedure centralizzate d’acquisto la determinazione dell’oggetto del contratto si raggiunge con l’indicazione del fabbisogno
Le pronunce giudiziali rimarcano e riconoscono che la valorizzazione preminente dell’interesse pubblico comporta un sacrificio imposto al fornitore, che è essenzialmente quello di assumersi integralmente l’alea contrattuale. Tuttavia, ritengono che questo sacrificio non sia né sproporzionato né arbitrario: infatti, si osserva, se si imponesse il quinto d’obbligo come norma inderogabile allora ne risulterebbe favorito un possibile fenomeno di frammentazione degli acquisti se non di aumento delle procedure negoziate per motivi d’urgenza in luogo delle ordinarie procedure di evidenza pubblica, in complessivo danno del servizio pubblico sanitario.
Vi è poi ulteriore elemento, sempre valorizzato anche dalla giurisprudenza, che confermerebbe questa soluzione: normalmente, infatti, gli acquisti di farmaci si sviluppano all’interno di procedure di acquisto centralizzate, che seguono lo schema dell’accordo quadro ex art. 54 d.lgs. n. 50/16.
Infatti, quando la procedura di acquisto è centralizzata, la determinatezza dell’oggetto del contratto deve ritenersi raggiunta con la sola formulazione di indicazioni di fabbisogno, sulla base di dati storici. Cosicché, la precisa quantità del contratto pubblico sarà determinata con esattezza solo successivamente e a mezzo degli ordinativi da parte delle amministrazioni beneficiarie della convenzione quadro; mentre quest’ultima serve fondamentalmente soltanto alla scelta del contraente, e a stabilire le condizioni economiche e le regole generali della somministrazione.
Secondo il Consiglio di Stato, in sostanza, ai fini della formulazione dell’offerta è sufficiente che sia indicata la quantità totale di medicinali presuntivamente rispondente al fabbisogno nel biennio e l’importo massimo spendibile posto a base di gara (cfr. anche Consiglio di Stato, sez. III, n. 6181 del 23 novembre 2011).
Anche quella parte della giurisprudenza che ha maggiormente approfondito la natura del contratto di appalto di forniture di farmaci sul piano del diritto civile è giunta alle medesime conclusioni, per mezzo della corretta qualificazione come contratto di somministrazione ai sensi dell’art. 1559 c.c.; in tal caso, secondo il successivo art. 1560 c.c., quando nel contratto di somministrazione non è predeterminata la quantità da fornire, “si intende pattuita quella corrispondente al normale fabbisogno della parte che vi ha diritto, avuto riguardo al tempo della conclusione del contratto” (art. 1560, comma 1, c.c.). Cosicché l’oggetto del contratto risulterebbe determinabile proprio e con riferimento alla entità dei fabbisogni effettivi che emergeranno nel corso dell’esecuzione contrattuale.
Il rischio, oggi, è che talvolta si dimentichi da dove si è partiti e che la deroga al quinto d’obbligo rappresenta pur sempre un’eccezione rispetto alla regola di legge, per questa particolare tipologia di prodotti. Affinché non ci si appiattisca a considerare un dato di fatto che gli appalti di forniture di farmaci sono per loro natura aleatori, è indispensabile che le stazioni appaltanti compiano una accurata istruttoria sui fabbisogni presunti reali, con una ponderazione adeguata di tutti i tanti fattori variabili che possono incidere sull’effettivo consumo del farmaco. Diversamente, se le stime di fabbisogno sono troppo distanti dalla realtà si rischia che questa criticità emerga in sede di esecuzione del contratto, nel momento in cui il fornitore si rende conto di dover sostenere un’alea ben superiore a quella normale.
Va allora ricordato che le pronunce che abbiamo citato, in varia misura, hanno fondato le loro conclusioni su alcuni dati di fatto, che aiutano a tracciare i confini entro i quali le amministrazioni devono muoversi nella determinazione dei fabbisogni “presunti”.
Tra di esse, appare essenziale che il fabbisogno effettivo sia agevolmente e obiettivamente accertabile, anche da parte del concorrente alla gara e potenziale aggiudicatario. Solo questo tipo di trasparenza sull’istruttoria condotta dalla centrale d’acquisto prima della gara può infatti dare ai concorrenti gli elementi utili per rendersi conto di quanto è attendibile il dato relativo ai fabbisogni indicato nella lex specialis e quanto è penetrante l’alea che quella particolare configurazione di gara pone in capo al fornitore.
Se è vero, infatti, che il fabbisogno di un dato medicinale è dato ampiamente monitorabile, anche con meccanismi conosciuti e accessibili da parte delle stesse ditte produttrici-fornitrici dei farmaci, a mio avviso i principi di par condicio e di trasparenza impongono che sia in primo luogo la stazione appaltante a rivelare non solo il mero dato numerico dei fabbisogni calcolati, ma anche i criteri e le valutazioni che a quel dato hanno portato.
Si tratta di un elemento importante anche perché il difetto di istruttoria rappresenta senza dubbio un vizio di legittimità che ben può essere sollevato davanti al giudice amministrativo: le imprese, cioè, devono poter controllare e sindacare una stima dei fabbisogni che appaia irrazionale e oggettivamente inattendibile e che, come tale, possa falsare sia la gara sia l’esecuzione del contratto.
A ben vedere, questa precisazione dovrebbe risultare superflua perché, giuridicamente, esiste un principio generale di buona fede anche nelle trattative precontrattuali (art. 1337 c.c.) che ovviamente vincola anche la P.A. a fornire delle informazioni veritiere al contraente privato fin dalla procedura di gara pubblica. La violazione di questo dovere è, per il diritto civile, fonte di responsabilità precontrattuale e, nel diritto amministrativo, può portare all’illegittimità della lex specialis.
Il trend demografico in Italia determina un’incidenza e prevalenza crescente di tutte le patologie croniche, come quelle in ambito cardiovascolare e osteoporotico, che costituiscono una delle principali sfide per il Sistema Sanitario Italiano generando per quest’ultimo un impatto economico e clinico rilevante. Una diagnosi tempestiva e una conseguente presa in carico del paziente nel periodo successivo l’evento acuto tramite percorsi di cura disegnati ad hoc risultano necessari in prevenzione secondaria di eventi cardiovascolari e fratture riducendo il rischio di innescare la spirale negativa di dipendenza dell’assistenza sanitaria.
Il progetto RISKEMIA sulla prevenzione cardiovascolare secondaria, attuato in Campania, e il progetto LICOS sull’osteoporosi, attuato in Liguria, propongono due nuovi modelli organizzativi di gestione del paziente cronico: ce li siamo fatti raccontare dai protagonisti, raccogliendo il punto di vista dei Clinici e delle Amministrazioni Regionali.
Presidente ARCA (Associazioni Regionali Cardiologi Ambulatoriali), Regione Campania
Quali motivazioni hanno condotto la Regione Campania a supportare il progetto RISKEMIA?

RISKEMIA nasce da due semplici osservazioni: la prima riguarda i tassi di mortalità per evento cardiovascolare a un anno, facilmente rilevabili dal Piano Nazionale Esiti, la seconda invece attiene al “patient journey” post evento cardiovascolare.
È assodato che, ormai, gli ospedali gestiscono al meglio la fase acuta dell’evento, salvo poi ritrovarsi entro un anno il medesimo paziente sul tavolo di emodinamica, per il trattamento di un altro evento ischemico.
Questo accade perché, al di fuori degli ospedali, non esistono percorsi terapeutici per una adeguata gestione della principale causa degli eventi cardiocerebrovascolari: vale a dire il colesterolo LDL.
Per colmare questo gap e in ottemperanza al DCA n. 99 del dicembre 2018, ARCA ha elaborato il progetto RISKEMIA che conferisce un ruolo di primaria importanza per la gestione della cronicità allo Specialista Ambulatoriale Cardiologo.
Come è articolato questo progetto?
La svolta terapeutica rappresentata dall’avvento degli ipolipemizzanti biologici (iPCSK9) consente ormai di controllare agevolmente la colesterolemia dei pazienti in prevenzione secondaria, permettendo la riduzione massiva di nuovi eventi cardiovascolari. Sebbene questi farmaci abbiano una connotazione “cronica”, dovendo il paziente assumerli per lunghi periodi, gli indirizzi regionali di autorizzazione alla prescrizione di iPCSK9 consentivano la possibilità di abilitazione soltanto a specialisti cardiologi e internisti esclusivamente ospedalieri, mentre escludevano la prescrivibilità agli specialisti ambulatoriali territoriali, notoriamente deputati alla gestione della cronicità. È proprio partendo da questo paradosso che ARCA ha ritenuto necessario sottoporre alla Regione Campania il progetto RISKEMIA, con l’obiettivo di fornire allo Specialista Ambulatoriale Cardiologo questo primario strumento terapeutico capace di ridurre l’insorgenza di nuovi eventi ischemici cardiovascolari.
Il 21 maggio 2019 la Direzione Generale Assessorato Sanità, preso atto delle considerazioni e osservazioni fatte in premessa, ha approvato con circolare regionale il progetto RISKEMIA, ritenendolo pienamente in linea con gli obiettivi regionali sulla cronicità, e ha autorizzato 7 specialisti cardiologi ambulatoriali (uno per ciascuna ASL) alla prescrizione dei farmaci iPCSK9.
Quali difficoltà avete incontrato nell’avviare e realizzare questo progetto?
Avremmo potuto imbatterci nella classica e sterile considerazione aprioristica sugli incrementi di spesa farmaceutica senza considerare la profonda importanza dell’investimento in prevenzione, al fine di efficientare il consumo di risorse. Tutt’altro! In questo caso, invece, la lungimiranza di un management sanitario di grande livello ha immediatamente individuato la grande opportunità per i pazienti in carico alla Sanità Campana e ha, quindi, accolto e supportato il progetto RISKEMIA.
Quali sono stati o saranno i benefici tangibili?
In primo luogo, con il progetto RISKEMIA si sono generati, a costo zero su tutto il territorio regionale, sette ambulatori “sentinella” che avranno il compito di sollevare il livello di guardia su una silenziosa pandemia rappresentata dai livelli troppo alti di colesterolo LDL, oltre che di fungere da ambulatorio di follow-up per il delicato paziente in prevenzione secondaria.
Inoltre, si è realizzato un Percorso Terapeutico virtuoso che, con il semplice atto prescrittivo che va rinnovato di volta in volta, consente il controllo di un altro dei grandi mali della terapia ipolipemizzante; mi riferisco all’aderenza terapeutica! Più della metà dei pazienti in prevenzione secondaria abbandona la terapia dopo appena sei mesi, con conseguenze ancor più devastanti sulle recidive della patologia ischemica. Con RISKEMIA saremo in grado di massimizzare l’aderenza alla terapia ipolipemizzante, semplicemente riconvocando i pazienti per il rinnovo della prescrizione dei iPCSK9.
Tutto ciò si riverbererà finanche sulle desolanti file di pazienti che affollavano gli ospedali col solo scopo di vedersi riconosciuto la prescrizione o il rinnovo della stessa.
Il progetto RISKEMIA è un esempio peculiare nella gestione delle cronicità, per ambizione, multidisciplinarietà e strutturazione dei processi sul territorio nazionale. Secondo lei, questo modello è esportabile in altre realtà? Da dove dovrebbe partire una Regione o una ASL che volesse applicare un modello simile?
Il primum movens di un simile progetto è l’attenzione al paziente; solo considerando il paziente nella sua fragilità e nel suo smarrimento, sarà possibile esportare un modello come RISKEMIA. In secondo luogo, è necessaria un’ampia visione prospettica che induca i decisori regionali a valutare l’importanza della prevenzione cardiovascolare. La realizzazione di entrambi questi convincimenti rende esportabile il progetto RISKEMIA in qualunque altra Regione d’Italia.
Qual è il ruolo dell’innovazione terapeutica in questa problematica per la società e il SSN?
È avvincente pensare che in una manciata di anni si sia individuata una causa e creata una soluzione: l’esempio dei iPCSK9 è il trionfo della medicina traslazionale! Questa nuova classe di molecole è stata messa a disposizione a tempo di record a tutti noi medici già alle prese con un “unmet clinical need”. Infatti, nonostante le terapie fino a quattro anni fa disponibili, rimaneva in noi clinici la frustrazione di non poter fare di più. I pazienti continuavano ad essere esposti ad un elevato rischio di ulteriori eventi oltre a quello già avuto, senza poter intervenire oltremodo.
Oggi i pazienti che ne hanno necessità possono beneficiare di questa nuova soluzione terapeutica che, al contempo, contribuirà a rendere più sostenibile e appropriata la spesa del nostro SSN.
In generale, come viene applicato il Piano Nazionale Cronicità in Campania? Ci sono altre azioni che le Regioni potrebbero mettere in atto per affrontare la sfida della cronicità?
Storicamente la Regione Campania è sempre stata all’avanguardia sulla creazione di reti di grande eccellenza. Il naturale completamento di questi importanti network è la creazione di percorsi diagnostico-terapeutici nonché di percorsi di referral ospedale-territorio.
La maggior parte della patologia cardiovascolare, a tutti i livelli, è purtroppo oggi silente e sommersa; solo una franca collaborazione tra specialisti ospedalieri, specialisti territoriali e MMG potrà stanare le patologie che purtroppo, talvolta, si rivelano improvvisamente in tutta la loro drammaticità.
Politica del Farmaco e Dispositivi, Direzione Generale per la Tutela della Salute e Coordinamento del Sistema Sanitario, Regione Campania
 Quali motivazioni hanno condotto la Regione Campania a supportare il progetto RISKEMIA?
Quali motivazioni hanno condotto la Regione Campania a supportare il progetto RISKEMIA?
La Regione Campania ha emanato una serie di disposizioni declinate nel Piano Triennale 2019-2021 (DCA n. 99 del dicembre 2018) con focus su PDTA (Percorsi Diagnostico-Terapeutici-Assistenziali), gestione della cronicità e monitoraggio dell’aderenza alle terapie e razionalizzazione dell’accesso dei pazienti in ospedale.
La domanda di salute del paziente con cardiopatia ischemica si esprime sempre più chiaramente in ambito territoriale, nei servizi distrettuali e ormai sempre meno spesso nella dimensione ospedaliera.
La crescente introduzione di nuove potenzialità terapeutiche per la gestione della cronicità, se correlata all’attuale situazione demografica ed epidemiologica, suggerisce una rimodulazione dell’offerta sanitaria che richiede integrazioni di servizi con un primario gestore del processo: lo Specialista Ambulatoriale.
Il progetto accoglie inoltre, le disposizioni emanate dalla Regione Campania in tema di gestione delle liste di attesa (DCA 34 del 8 agosto 2017), contribuendo a razionalizzare l’accesso dei pazienti presso le strutture ospedaliere.
Come è articolato questo progetto?
I criteri di rimborsabilità regionali (circolare 2017-0126685 del 22 febbraio 2017) vincolavano l’arruolamento dei pazienti al setting ospedaliero, permettendo la prescrizione di iPCSK9 soltanto a specialisti autorizzati fra cardiologi e internisti all’interno di centri ospedalieri, abilitati in piattaforma AIFA e Sistema Informatico Regionale.
Il paziente con cardiopatia doveva recarsi in ospedale per prescrizione/rinnovo dei PCSK9I, sottraendo risorsa tempo all’attività del medico. E questo sebbene le determine di rimborsabilità della classe dei iPCSK9 (Gazzetta Ufficiale n. 31 del 7 febbraio 2017 e Gazzetta Ufficiale n. 54 del 6 marzo 2017), recitino che: «la classificazione ai fini della fornitura […] è la seguente: medicinale soggetto a prescrizione medica limitativa, vendibile al pubblico su prescrizione di centri ospedalieri e di centri specialistici individuati dalle Regioni o su prescrizione di cardiologo, internista (RRL)», in accordo con le stesse Circolari Regionali di recepimento.
Il 21 maggio 2019 la Direzione Generale Assessorato Sanità, con circolare regionale, ha riconosciuto il progetto, promosso da ARCA, in linea con gli obiettivi regionali, autorizzando alla prescrizione dei PCSK9I sette specialisti cardiologi ambulatoriali. La fase pilota ha avuto inizio in data 1 giugno 2019.
Quali difficoltà avete incontrato nell’avviare e realizzare questo progetto?
Spesso il dialogo tra Istituzioni e Clinici è di natura frammentaria o non esaustiva. Inoltre, i vincoli di bilancio indurrebbero ad avere un atteggiamento prudenziale verso l’innovazione tecnologica e la sua diffusione.
In questo caso, invece, l’apertura all’ascolto e al confronto e la disponibilità alla collaborazione, con l’obiettivo comune del porre al centro le necessità e i bisogni del paziente, hanno consentito la realizzazione di questa iniziativa, che consegue indubbi vantaggi per Pazienti, Clinici e Istituzioni.
Quali sono stati o saranno i benefici tangibili?
Tale progetto ha come scopo l’attuazione di un Percorso Terapeutico in grado di massimizzare l’appropriatezza e l’aderenza alla terapia ipolipemizzante nel paziente precedentemente affetto da cardiopatia ischemica, con un nuovo ruolo ai cardiologi ambulatoriali in tale percorso. Gli obiettivi sono i seguenti: valorizzare il percorso assistenziale sul territorio e razionalizzare gli accessi ospedalieri; migliorare l’aderenza terapeutica, con gestione dei pazienti in ambulatori dedicati; monitorare con costanza i target terapeutici; ottimizzare la sostenibilità dell’utilizzo dei farmaci; migliorare l’appropriatezza prescrittiva associata ai pazienti eleggibili ai PCSK9I.
Il progetto RISKEMIA è un esempio peculiare nella gestione delle cronicità, per ambizione, multidisciplinarietà e strutturazione dei processi sul territorio nazionale. Secondo lei, questo modello è esportabile in altre realtà? Da dove dovrebbe partire una Regione o una ASL che volesse applicare un modello simile?
Si, è esportabile. Ma si rende necessaria una presa di coscienza sia dell’importanza della prevenzione cardiovascolare secondaria che della necessità di non abbandonare il paziente post dimissione, dopo l’evento acuto. Il tema della prevenzione secondaria nella patologia cardiovascolare riguarda oggi il rapporto cittadino/ospedale/farmacista/medico curante, ma il successo della stessa non può prescindere dal ripensamento delle politiche di programmazione e finanziamento dell’assistenza socio-sanitaria sia a livello nazionale che regionale.
Qual è il ruolo dell’innovazione terapeutica in questa problematica per la società e il SSN?
La nuova classe dei PCSK9i a disposizione degli specialisti italiani, (dal febbraio 2017 sono rimborsate le due molecole evolocumab ed alirocumab) risponde ad un chiaro bisogno clinico insoddisfatto dei pazienti in prevenzione secondaria che, nonostante le terapie oggi disponibili, rimangono esposti ad un elevato rischio di successivi eventi cardiovascolari come ictus e infarto del miocardio.
Questo rischio, con l’impiego dei PCSK9i, può essere drasticamente ridotto grazie ai bassi livelli di C-LDL che possono essere rapidamente raggiunti e mantenuti nel tempo, comportando anche una riduzione dei costi legati agli eventi evitati.
In generale, come viene applicato il Piano Nazionale Cronicità in Campania? Ci sono altre azioni che le Regioni potrebbero mettere in atto per affrontare la sfida della cronicità?
Le Regioni e le ASL hanno messo in campo iniziative (es. ambulatorio del follow-up per la prevenzione secondaria, programmi di referral regionali fra medicina generale e cardiologie ospedaliere, indicatori di appropriatezza al trattamento delle ipercolesterolemie) volte alla facilitazione dell’accessibilità all’innovazione farmacologica che, nonostante questi sforzi, sembrano ancora non rispondere in modo pienamente soddisfacente al bisogno epidemiologico.
L’innovazione può apportare un beneficio incrementale in salute per il Servizio Sanitario italiano quando si assicurano appropriatezza e sostenibilità, oltre che un approccio multidisciplinare ed integrato di presa in carico del paziente a livello territoriale.
La Regione Campania ha accolto il progetto RISKEMIA promosso da ARCA, dimostrando una presa di coscienza dell’importanza delle prevenzione cardiovascolare secondaria.
Il progetto RISKEMIA ha posto le basi per un più ampio accesso all’innovazione terapeutica oltre che consentire una valorizzazione del percorso assistenziale sul territorio.
La creazione di Reti (IMA, Ictus, endocrino-metabolica, etc..) ha rappresentato un passo importante nella gestione della cronicità in questo ambito, ma la creazione di uno specifico PDTA per l’ipercolesterolemia rappresenterebbe il fattore chiave di successo per il raggiungimento di migliori outcome di salute, comportando anche una riduzione dei costi legati agli eventi evitati.
Dirigente Medico Struttura Complessa di Reumatologia, ASL3 Genovese
Quali sono gli obiettivi del progetto LICOS e come è articolato?
 L’obiettivo del progetto LICOS (Liguria Contro l’Osteoporosi) è intervenire su una delle molteplici problematiche che caratterizzano lo stato di cronicità nell’anziano fragile, rappresentato dall’invecchiamento del sistema muscolo scheletrico, e in particolare dalle conseguenze più drammatiche di questo fenomeno: le cadute e le fratture. Questi eventi hanno un impatto rilevante sia perché sono associati ad elevata mortalità sia perché la frattura di femore e la disabilità derivante generano costi rilevanti a livello sociosanitario.
L’obiettivo del progetto LICOS (Liguria Contro l’Osteoporosi) è intervenire su una delle molteplici problematiche che caratterizzano lo stato di cronicità nell’anziano fragile, rappresentato dall’invecchiamento del sistema muscolo scheletrico, e in particolare dalle conseguenze più drammatiche di questo fenomeno: le cadute e le fratture. Questi eventi hanno un impatto rilevante sia perché sono associati ad elevata mortalità sia perché la frattura di femore e la disabilità derivante generano costi rilevanti a livello sociosanitario.
Il progetto è suddiviso in due parti: la prima si rivolge ad anziani che hanno già manifestato un evento clinico “segnale” che ci ha consentito di identificarli come soggetti fragili ad alto rischio di evento avverso (caduta e frattura, appunto). In questi casi gli interventi sono finalizzati alla prevenzione secondaria e pertanto hanno l’obiettivo di evitare il ripetersi di cadute e fratture. La seconda parte del progetto è diretta invece a tutta la popolazione generale residente in Liguria, con azioni di sanità pubblica meno costose ma più diffuse, che hanno l’obiettivo di intervenire su due elementi: le cadute in ambiente domiciliare, che rappresentano una causa frequente di ricovero in pronto soccorso per l’anziano a livello mondiale, e la carenza di vitamina D, per il suo impatto molto importante sulla cronicità e sulle malattie muscoloscheletriche.
Nell’ambito di questa progettualità la punta di diamante è rappresentata dal servizio denominato “Fracture Liaison Service (FLS)” che prende in carico attivamente i pazienti fratturati. Questa tipologia di intervento è nata nei Paesi anglosassoni oltre un decennio fa e ha dimostrato di poter generare dei risultati eccezionali sia sul piano clinico, sulla qualità di vita del paziente e sulla riduzione della disabilità, sia sul piano dei costi, facendo registrare dei risparmi notevoli. Nonostante la diffusione di una campagna mondiale circa 5 anni fa, l’Italia è ancora un po’ indietro nell’applicazione sistematica di questo modello, che siamo lieti di essere riusciti ad implementare nella nostra Regione. Ma in che cosa consiste questo servizio? Innanzitutto noi identifichiamo il paziente fratturato quando è ancora all’interno della struttura ospedaliera (in Pronto Soccorso o Reparto di Ortopedia) e lo prendiamo in carico “attivamente” tramite un team multidisciplinare medico-infermieristico affiancato da assistenti sociali. La presa in carico “attiva” ha un significato importante e innovativo: vuol dire infatti indirizzare il paziente ad un percorso, finalizzato a terapie farmacologiche e non, durante il quale le diverse figure del team intervengono per monitorarlo costantemente, contattando il paziente o i suoi familiari, con l’obiettivo di prevenire la seconda caduta e la rifrattura. La rilevanza di questo percorso emerge chiaramente se consideriamo che in Italia, pur essendo disponibili terapie farmacologiche molto efficaci, meno del 20% dei pazienti con frattura di femore viene dimesso con un trattamento appropriato, con la conseguenza che, a distanza di un anno, in circa il 20% dei pazienti si registra un secondo episodio di frattura osteoporotica maggiore, prevalentemente di femore. Dal punto di vista medico, non riuscire ad evitare la rifrattura del femore in un paziente già fratturato, avendo a disposizione terapie che lo consentirebbero, rappresenta un “autorete” molto grave e uno spreco di risorse.
Come è nata l’idea di questo progetto e come siete riusciti a realizzarlo?
A livello scientifico l’idea è nata dalla ASL3 Genovese e in particolare dal professor Gerolamo Bianchi, a partire da un attento studio della situazione regionale in Liguria. Negli ultimi 10 anni noi abbiamo monitorato le fratture di femore e, studiando i flussi, abbiamo preso atto di alcuni fatti: innanzitutto, nella nostra Regione, ogni anno si verificano 4.000 fratture di femore che complessivamente, considerando costi diretti e indiretti, comportano una spesa di circa 50 milioni di euro all’anno. Inoltre, il 20% dei pazienti si rifrattura entro un anno. Di conseguenza, noi come specialisti ci siamo chiesti che cosa avremmo potuto proporre alla Regione per migliorare la situazione e la risposta è stata questo progetto. La realizzazione di questo progetto è stata possibile in Liguria soprattutto grazie ad una volontà politica molto forte, che raramente mi è capitato di incontrare in precedenza nella mia esperienza lavorativa. In questo caso il merito è dell’Assessore alla Sanità Sonia Viale, del Commissario ALISA Walter Locatelli e della Direzione Generale della ASL3 Genovese nella persona di Luigi Carlo Bottaro. Un progetto di questo genere richiede di mettere in campo una serie di risorse, non tanto economiche quanto piuttosto a livello organizzativo, per implementare percorsi clinici e di PDTA che necessitano prevalentemente di un impegno politico e amministrativo.
Inoltre questo progetto riguarda un problema di salute che spesso viene sottovalutato anche dall’opinione pubblica e sociale. Si ritiene quasi un fatto inevitabile, correlato con l’invecchiamento, che gli anziani siano soggetti a cadute, anche con episodi ripetuti. Come geriatra e reumatologo, devo ammettere che manca una sensibilità in questo senso, sia sui mass media sia a livello politico, anche perché ci si rivolge ad una fascia di popolazione, gli anziani, che a volte sono discriminati da una sorta di “rifiuto” da parte della società. In questo senso la “politica ligure” ha dimostrato una grande sensibilità verso il problema cadute/fratture.
Il progetto LICOS è un esempio peculiare nella gestione delle cronicità, per ambizione, multidisciplinarietà e strutturazione dei processi sul territorio nazionale. Secondo lei, questo modello è esportabile in altre realtà? Da dove dovrebbe partire una Regione o una ASL che volesse applicare un modello simile?
Il progetto è di sicuro esportabile. Ovviamente deve essere adattato alle esigenze delle varie realtà, ma possiamo affermare che ogni Regione può dipingere il quadro a modo suo, anche se la cornice rimane la stessa. Le risorse cambiano, cambia come è organizzata la Regione, e sono dunque necessari degli aggiustamenti. A mio parere, l’applicazione ad altre realtà deve partire però, prima di tutto, da una volontà politica, che deve incontrarsi anche con la volontà degli specialisti coinvolti che, a seconda dei casi, possono essere reumatologi ma anche geriatri, endocrinologi o internisti, insieme ovviamente agli ortopedici. Una delle caratteristiche del progetto LICOS è proprio il lavoro multidisciplinare in team, che consente di condividere differenti punti di vista per giungere ad un risultato migliore, frutto dell’interazione dei professionisti di diverse discipline.
Quali sono stati i risultati principali e i benefici riscontrati nei pazienti e a livello di sistema?
Per il momento abbiamo a disposizione dati preliminari sui risultati dei primi 22 mesi del progetto, che ci consentono di effettuare alcune stime molto positive. Il primo dato riguarda l’aumento della percentuale di pazienti che sono stati presi in carico attivamente: da gennaio 2018 siamo passati da circa il 20% dei pazienti (dato storico) ad un valore medio di circa il 65%. Un risultato notevole, anche considerando che l’adesione dei pazienti al progetto è volontaria e non tutti accettano, magari per motivi logistici di distanza o perché già seguiti da altri specialisti.
Inoltre, sul piano degli eventi, una stima iniziale ci ha permesso di calcolare una riduzione delle rifratture di femore di circa il 40% che, per le nostre realtà, è un dato più che soddisfacente. Per dare un’idea indicativa dei possibili risparmi, nei primi 6 mesi del progetto (da gennaio a luglio 2018) i risparmi generati grazie alla riduzione delle rifratture di femore sono stati pari allo stipendio annuale di uno specialista come me.
Un momento clou sarà gennaio 2020, quando il progetto LICOS compirà 2 anni e saranno disponibili maggiori risultati sul follow-up dei pazienti monitorati nel tempo. Possiamo dire che questo è solo un assaggio… Per il piatto forte dovremo attendere i primi mesi del prossimo anno!
Ma una grande vittoria l’abbiamo già ottenuta, e mi piace sottolinearla perché è molto importante, anche a livello di sistema Paese: siamo riusciti a mettere insieme l’anima politica, l’anima sanitaria e l’anima dei pazienti dando vita ad un progetto “corale” che ha visto una vera comunione di intenti, tralasciando ogni tipo di personalismo e conflittualità. In questo caso, la politica ha recepito la richiesta di un bisogno da parte dei pazienti e con il suo supporto ha consentito di raggiungere il risultato.
Commissario Straordinario ALISA, Regione Liguria
Quali motivazioni hanno condotto la Regione Liguria a supportare il progetto LICOS?
Il progetto LICOS è stato ideato e implementato allo scopo di ridurre l’incidenza e le conseguenze cliniche delle fratture da fragilità nella Regione Liguria che, per le sue caratteristiche demografiche, è caratterizzata da una popolazione particolarmente a rischio di frattura in relazione all’età media della popolazione e al numero di ultra-ottantenni. Pertanto il progetto LICOS nasce per dare una risposta ad un bisogno socio-sanitario ben preciso della Regione, ovvero ridurre l’incidenza di fratture e interrompere questa epidemia “fratturativa” regionale (solo per la frattura di femore si contano 4.000 eventi all’anno), che in realtà rispecchia il trend nazionale ed internazionale.
 L’implementazione di questo tipo di soluzioni organizzative e di processo può supportare le Regioni a sostenere la sfida della cronicità garantendo un miglioramento degli outcome di salute per i propri cittadini e un’allocazione più appropriata ed efficiente delle risorse. Quali difficoltà avete incontrato nell’avviare e realizzare questo progetto?
L’implementazione di questo tipo di soluzioni organizzative e di processo può supportare le Regioni a sostenere la sfida della cronicità garantendo un miglioramento degli outcome di salute per i propri cittadini e un’allocazione più appropriata ed efficiente delle risorse. Quali difficoltà avete incontrato nell’avviare e realizzare questo progetto?
Il progetto LICOS rappresenta un modello organizzativo ideale di integrazione di competenze multi-disciplinari tra ospedale e territorio per sostenere la sfida alla cronicità. Il Progetto LICOS infatti si basa su un presupposto fondamentale: la frattura da fragilità non rappresenta solo l’evento che dà valore clinico all’osteoporosi, ma è un evento fortemente destabilizzante che produce disabilità, comorbilità e peggioramento della qualità della vita, facendo lievitare i costi della Sanità Pubblica e, pertanto, riducendo le risorse disponibili. Gli interventi di prevenzione primaria e secondaria delle fratture da fragilità hanno dimostrato un profilo di “costo-efficacia” favorevolissimo, producendo, con investimenti minimi di risorse, risultati assolutamente rilevanti in termini clinici e di risparmio per il SSN, nell’esperienza del progetto LICOS così come nel resto del mondo. La difficoltà maggiore è stato convincere gli operatori sanitari coinvolti nel progetto, e in parte anche i pazienti, che le fratture si possono prevenire efficacemente con piccoli interventi farmacologici, non farmacologici e organizzativi, che spesso richiedono “sforzi” economici e di risorse minimi. Un’altra grande sfida che tuttavia abbiamo vinto con grande soddisfazione è stata quella di mettere allo stesso tavolo specialisti di diverse branche della medicina a lavorare per un progetto comune.
E quali sono stati i benefici riscontrati a livello di sistema?
Il progetto LICOS ha permesso di standardizzare e “snellire” la presa in carico e il trattamento del paziente fragile con frattura da fragilità, razionalizzando le risorse disponibili. Sebbene il progetto LICOS sia stato implementato nel gennaio 2018, già così a breve distanza dal suo avvio si sono evidenziati risultati soddisfacenti sia sul piano clinico sia sul piano del risparmio per il SSN. L’impressione generale da una prima analisi dei dati è che stiamo curando appropriatamente più cittadini, spendendo meno.
Il progetto LICOS è un esempio peculiare nella gestione delle cronicità, per ambizione, multidisciplinarietà e strutturazione dei processi sul territorio nazionale. Secondo lei, questo modello è esportabile in altre realtà? Da dove dovrebbe partire una Regione o una ASL che volesse applicare un modello simile?
Il modello implementato dal progetto LICOS è sicuramente un modello adattabile alle più disparate realtà regionali. Basti pensare che all’interno del progetto LICOS partecipano strutture sanitarie (intese come aziende coinvolte e tipologia degli specialisti coinvolti) anche molto diverse tra loro. Ovviamente l’esportazione e l’implementazione in un’altra Realtà regionale richiederebbe in primis un audit e una attenta valutazione delle risorse e dei bisogni (primo step), e successivamente una definizione del progetto quale adattamento di un modello generale alle necessità specifiche e peculiari del territorio. Tutto ciò richiede una stretta collaborazione inter-disciplinare e una forte vivacità manageriale. Anzi, il ruolo del manager diventa essenziale soprattutto nella fase iniziale di implementazione.
A suo parere, dati i risultati del progetto LICOS, pensa che si potrebbe proporre un intervento di prevenzione su scala nazionale o l’inserimento di questi percorsi validati all’interno del Piano Nazionale Cronicità?
Noi crediamo di sì e anzi, è nostra convinzione che a breve, dati alla mano, sarà necessario investire per la creazione di un percorso nazionale, che veda la Liguria capofila.
Quali ulteriori azioni potrebbero esse messe in atto dalle Regioni per affrontare la sfida della cronicità alla luce dei trend demografici?
Le idee. La forza del progetto LICOS sta nell’idea e non nelle risorse. Dobbiamo ripartire dalle idee. Non abbiamo alternativa, il trend demografico ci pone di fronte all’inevitabile necessità di trovare nuovi modelli e nuove strategie per sostenere il SSN e i bisogni dei cittadini.
Intervista a Maria Teresa Bressi, Coordinamento nazionale Associazioni Malati Cronici (CnAMC) di Cittadinanzattiva
È stato pubblicato anche quest’anno il Rapporto nazionale sulle politiche della cronicità: come e da chi viene redatto il Rapporto e con quali obiettivi?
Come ogni anno, e questo è il diciassettesimo, il Coordinamento nazionale delle Associazioni dei Malati Cronici (CnAMC) di Cittadinanzattiva ha interpellato tutte le associazioni di pazienti affetti da patologie croniche e rare che fanno parte del Coordinamento e ha proposto loro un questionario per la raccolta delle diverse esperienze. Attualmente le associazioni che fanno parte del CnAMC sono oltre 110 e quelle che hanno partecipato alla raccolta dati per il Rapporto di quest’anno sono state 47. L’adesione è libera, a titolo volontario, e ogni Associazione ci fornisce un punto di vista aggregato delle difficoltà dei pazienti rispetto alla loro patologia. Non tutte le Associazioni partecipano, anche perché la raccolta e l’analisi delle risposte sono complesse e necessitano di un’organizzazione piuttosto strutturata. Negli ultimi anni ci siano concentrati sul Piano Nazionale della Cronicità (PNC), con l’obiettivo di effettuare una mappatura dell’applicazione nelle diverse realtà dal punto di vista dei pazienti. Visto che non esiste una vera e propria valutazione del Piano fatta dagli enti preposti, noi cerchiamo di colmare questo gap con dati provenienti direttamente dai pazienti, anche per evidenziare le criticità maggiori che le persone con una patologia cronica devono affrontare, rispetto a quanto previsto dal PNC, affinché le Istituzioni possano, auspicabilmente, lavorare su quelle che sono le priorità dei pazienti.
Il titolo del Rapporto è piuttosto esplicito: “Regione che vai, cura che trovi (forse)”. Quali sono stati gli elementi di maggiore disuguaglianza?
Lo abbiamo intitolato così perché la differenza di accesso alle cure a livello regionale è il primo problema che incontrano le persone con una patologia cronica o rara, che sottende tutti gli altri. Ogni anno dedichiamo un focus speciale ad un argomento che sappiamo essere prioritario per le persone con patologie croniche, e quest’anno abbiamo scelto proprio le disuguaglianze regionali. Sicuramente il primo ambito riguarda l’invalidità e l’handicap, perché il riconoscimento di queste condizioni è completamente diverso non solo tra Regione e Regione, ma anche tra le ASL di una stessa Regione, con una discriminazione dei pazienti assolutamente ingiustificata. Il secondo aspetto è il sostegno psicologico perché, pur essendo previsto nel PNC, è garantito a macchia di leopardo, solo in alcuni casi, a volte solo per alcune patologie. Sugli aspetti più clinici, le differenze si riscontrano innanzitutto sui tempi di attesa per visite ed esami diagnostici, sulla presenza di percorsi (indicata da una Associazione su due), sull’accesso alla riabilitazione e sull’accesso ai farmaci (segnalati entrambi da circa la metà delle Associazioni).
Dalle vostre rilevazioni, si può identificare una categoria di soggetti maggiormente svantaggiati?
Esistono due tipi di svantaggio: il primo è legato alla residenza, perché purtroppo, ancora oggi, essere malati a Milano non è la stessa cosa che avere una patologia cronica in Calabria o in Basilicata o in Sardegna. La distanza tra il Nord e il Sud è abissale, e anziché colmarsi noi verifichiamo che si sta ulteriormente ampliando. Il secondo tipo di svantaggio è legato invece alla condizione della persona, in particolare per le persone con fragilità, di tipo clinico ma anche di tipo sociale ed economico. Ad esempio, se in una famiglia ci sono più persone affette da patologie croniche, l’impatto economico dell’assistenza e cura diventa molto pesante, a volte insostenibile, e genera una ulteriore condizione di svantaggio.
Nel vostro Rapporto vengono analizzati i risultati riportati dalle Associazioni del Coordinamento in relazione alle 5 fasi del macroprocesso di gestione della persona con cronicità previste dal PNC. Possiamo sintetizzare brevemente i risultati per ognuna di queste fasi?
I dati sono molteplici, ma possiamo cercare di sintetizzare alcuni contenuti principali. Partendo dalla fase I del Piano («Stratificazione e targeting della popolazione»), il primo problema riguarda i registri: più della metà delle Associazioni partecipanti ha segnalato che i registri esistono solo in alcune Regioni e, laddove sono presenti, comunque sono completamente diversi uno dall’altro e spesso non sono comunicanti. Oltre a rappresentare una grande fonte di disuguaglianza regionale, questo si ripercuote anche a livello amministrativo: in mancanza di registri, ad esempio, la programmazione sanitaria spesso viene fatta solo a partire da proiezioni che si rivelano a volte inadeguate. Con la conseguenza che, a fine anno, il budget delle aziende non è sufficiente e i pazienti corrono il rischio di veder interrotte le terapie.
Sulla fase II («Promozione della salute, prevenzione e diagnosi precoce») emerge la considerazione che la prevenzione non è vista come una priorità da Regioni e Istituzioni. Infatti, le Associazioni riportano che solo nel 4,3% dei casi i programmi di prevenzione vengono promossi dalle Regioni piuttosto che da Medici o Istituti universitari, mentre nella gran parte dei casi sono le Associazioni stesse che li promuovono. E questo che cosa produce? Che nell’82% dei casi le Associazioni segnalano ritardi nelle diagnosi, altro aspetto molto preoccupante.
Sulla fase III («Presa in carico e gestione del paziente»), la prima difficoltà riscontrata è la mancanza di integrazione tra medici di base e specialisti, segnalata dal 73% delle Associazioni. Il nuovo modello di governance che dovrebbe mettere il Paziente al centro, con i Servizi che gli ruotano intorno, oggi non esiste quasi da nessuna parte nel nostro Paese. Un altro problema relativo alla fase III riguarda l’assenza di continuità assistenziale, segnalata dal 60% delle Associazioni: una volta dimessi dall’ospedale, è molto difficile trovare l’assistenza adeguata sul territorio.
Per la fase IV («Erogazione di interventi personalizzati per la gestione del paziente»), la prima criticità riguarda il fatto che la personalizzazione delle cure, così come prevista dal PNC, viene effettuata solo in alcune Regioni. Rispetto alla gestione del paziente, i maggiori problemi si riscontrano innanzitutto sulle liste d’attesa, quindi sull’accessibilità a strutture di ricovero come le Residenze Sanitarie Assistenziali (RSA) o le lungodegenze, e anche in relazione all’assistenza domiciliare, che continua a far registrare notevoli difficoltà per l’attivazione e l’accesso. Anche l’accesso all’ospedale risulta problematico, in quanto spesso si è costretti a ricoverarsi lontano dalla propria residenza, per liste d’attesa troppo lunghe e mancanza di strutture adeguate alla patologia, con un importante impatto anche sulla questione della mobilità sanitaria.
Sulla «Valutazione della qualità delle cure erogate», che costituisce la fase V, un aspetto previsto dal Piano ma che in realtà non viene mai valutato concretamente riguarda il sostegno psicologico. Il 64% delle Associazioni segnala che i pazienti vorrebbero una maggiore attenzione proprio su questo aspetto, seguito dalle difficoltà lavorative e dalle condizioni economiche. In generale, la valutazione della qualità dell’assistenza si concentra esclusivamente su elementi di tipo clinico, mentre gli aspetti e le difficoltà di natura economica, sociale o psicologica vengono totalmente trascurati: i pazienti ci dicono invece che questi aspetti sono prioritari nell’approccio alla cura di una patologia cronica, che farà parte della loro quotidianità per tutta la vita.
In particolare, sono emerse criticità in relazione all’assistenza farmaceutica?
La prima difficoltà riguarda i costi per la spesa farmaceutica, in particolare per i medicinali in fascia C, che sono a carico del paziente. Seguono le limitazioni delle Aziende ospedaliere o delle ASL che a volte, per motivi di budget, non sono in grado di erogare la terapia ai pazienti in modo continuativo, per tutto l’anno o il periodo necessario. Altre criticità importanti in questo ambito riguardano i tempi lunghi per l’immissione in commercio dei farmaci e la difficoltà ad accedere alle terapie innovative, due aspetti che fanno registrare inoltre differenze regionali enormi. Le Regioni si attivano con modalità diverse: ad esempio, in Lombardia un paziente accede ad un certo tipo di cure che possono non essere garantite invece in un’altra Regione, oppure sono garantite solo ad un numero selezionato di pazienti, sempre per questioni di budget.
Per quanto riguarda l’applicazione dei nuovi livelli essenziali di assistenza (LEA), ci sono state novità? Qual è la situazione, secondo il vostro rapporto?
Sull’applicazione dei nuovi LEA, in mancanza dell’approvazione delle norme sui tariffari, e dunque senza un’indicazione da parte del Ministero, tutto è lasciato alla volontà delle singole Regioni. E spesso questo si traduce nella mancata erogazione di servizi che sarebbero invece già previsti dalla legge. Oltre a ciò, c’è anche una mancanza di informazione su aspetti che dovrebbero essere già applicati, come l’esenzione per nuove patologie entrate nell’elenco: ad esempio, dalle Associazioni ci hanno segnalato questo problema in merito alla BPCO, per cui alcune ASL non hanno ancora riconosciuto l’esenzione ai pazienti.
Quali possono essere, a vostro parere, le azioni prioritarie per migliorare la gestione della cronicità nel nostro Paese?
Il Rapporto si chiude con la proposta di 6 di attività prioritarie per affrontare le difficoltà messe in luce dalle Associazioni. Innanzitutto, la prima cosa è l’applicazione delle norme che già esistono. L’Italia è un Paese molto avanzato dal punto di vista normativo e per la produzione di norme, che troppo spesso però rimangono solo sulla carta e non vengono applicate. Un caso eclatante sono i LEA, così come il piano di governo delle liste d’attesa o il riordino dell’assistenza territoriale.
Quindi, anche lo stesso Piano Nazionale Cronicità dovrebbe essere applicato realmente dalle Regioni e non solo recepito dal punto di vista formale, come sta capitando in alcune Regioni. È tempo di ripensare la gestione dei percorsi: l’applicazione sostanziale del PNC nelle diverse realtà dovrebbe comprendere un vero disegno di riorganizzazione dei servizi per rispondere ai bisogni delle persone in maniera strutturale e non episodica.
Un altro aspetto sul quale si potrebbe lavorare già da subito, ma che purtroppo non è prioritario per le nostre Istituzioni, è la riduzione della burocrazia, che complica inutilmente la vita di tante persone. Un esempio fra tutti riguarda il riconoscimento dell’invalidità e dell’handicap che, come abbiamo visto, rappresenta la prima fonte di disuguaglianza a livello regionale, ma esistono numerosi altri casi, come il rilascio delle protesi e degli ausili, delle esenzioni, i piani terapeutici.
La quarta priorità riguarda la maggiore attenzione alle condizioni di fragilità: la persona deve essere valutata non solo da un punto di vista clinico ma anche considerando le sue necessità di natura economica, sociale e psicologica, per metterla effettivamente nelle condizioni di potersi curare.
La quinta priorità è dedicata al riordino del settore farmaceutico perché, come ampiamente discusso in precedenza, le difficoltà di accesso alle terapie farmacologiche e le differenze a livello regionale sono tante e ingiustificate.
Ultimo punto da migliorare è il coinvolgimento dei cittadini e dei pazienti, a cominciare dal piano individuale, con la singola persona che deve essere protagonista del proprio percorso di cura, fino a raggiungere il coinvolgimento sistematico delle Associazioni nella governance della cronicità con l’applicazione del PNC a livello regionale e nazionale.
Intervista a Paola Pisanti, Consulente esperto malattie croniche, Ministero della Salute
Innanzitutto, ci ricorda quali sono gli obiettivi del Piano Nazionale Cronicità (PNC)?
Il Piano è stato approvato in Conferenza Stato-Regioni a settembre del 2016 e si divide in 2 parti. La prima parte è focalizzata sulla persona con malattia cronica indipendentemente dalla malattia che ne determina la cronicità e presenta obiettivi generali validi per tutte le patologie. Anzi, il Piano segue il cittadino prima ancora che sviluppi una patologia, dal momento in cui viene individuato come portatore di fattori di rischio. Il primo passo riguarda quindi la prevenzione, laddove esistano delle misure da mettere in atto per evitare l’insorgenza di patologie prevenibili, oppure la diagnosi precoce, per le patologie non prevenibili. La tempestività della diagnosi è un obiettivo fondamentale del Piano perché in moltissime patologie croniche la diagnosi avviene con grande ritardo rispetto a quanto previsto dalle linee guida. Un altro elemento chiave riguarda l’epidemiologia, intesa non solo a fini di ricerca ma anche di programmazione sanitaria: in particolare, le Regioni sono sollecitate ad utilizzare l’epidemiologia per operare una stratificazione della popolazione in base ai bisogni dei pazienti, che possono essere molto diversificati pur nell’ambito della stessa patologia cronica.
La parte centrale del Piano riguarda la presa in carico della persona che riceve una diagnosi di malattia e accede al Servizio sanitario. Il paziente, da qualsiasi “porta” acceda (la medicina generale, il pronto soccorso oppure uno screening specifico che consenta di individuare un soggetto a rischio), deve essere indirizzato ad un determinato Percorso Diagnostico-Terapeutico-Assistenziale (PDTA), che rappresenta lo strumento principale di assistenza e cura. Ma il Piano va anche oltre, e indica alle Regioni la necessità di stabilire un Piano personalizzato del paziente, che tenga conto dei bisogni complessi dell’individuo e comprenda non solo gli aspetti clinici o sanitari ma tutti gli elementi che influenzano la quotidianità della persona. Ad esempio, si tratta di valorizzare l’empowerment e l’engagement del paziente, a partire dalla comunicazione della diagnosi, con l’obiettivo di arrivare ad un soggetto che, pur presentando una patologia cronica, sia in salute. Il Piano prevede inoltre un Patto di cura, che si deve stabilire con il medico e il team multidisciplinare. Per ogni fase sono state individuate strategie e azioni da mettere in atto a livello regionale, inclusa la valutazione delle misure adottate.
La seconda parte del Piano affronta invece nello specifico alcune patologie per le quali ci siamo resi conto, nella fase di stesura, che erano necessari maggiori approfondimenti. La scelta di queste patologie è stata dettata soprattutto da due criteri in particolare: l’importante ritardo nella diagnosi rispetto alle linee guida (ad esempio per l’artrite reumatoide spesso la diagnosi viene posta dopo 7 anni dai primi segni) e il peso rilevante della patologia, inteso non a livello economico quanto piuttosto sulla vita quotidiana del paziente e della sua famiglia.
Stratificazione della popolazione, integrazione ospedale-territorio, applicazione dei PDTA e domiciliarità sono obiettivi fondamentali del PNC
Tra i principali obiettivi del Piano, ricordiamo innanzitutto, la creazione di modelli omogenei di stratificazione della popolazione, per garantire che non ci siano differenze interregionali ed evitare eventuali problematiche nel passaggio di un paziente da una Regione ad un’altra; quindi la verifica di come le Regioni stanno mettendo in atto l’integrazione ospedale-territorio, con l’elaborazione di eventuali ulteriori strumenti per rendere più stretto questo rapporto. Come abbiamo detto, il Piano indica nel PDTA lo strumento principale per seguire il paziente ma è importante verificare che questo strumento venga utilizzato in maniera corretta, considerando che non tutte le patologie si prestano alla costruzione di un PDTA: in quest’ottica stiamo portando avanti con la Fondazione Ricerca e Salute (ReS) un lavoro di analisi che ha evidenziato come condizioni preliminari per la stesura di un PDTA la multidisciplinarietà e l’esistenza di linee guida o di consenso relative alla patologia.
Un altro obiettivo è la demedicalizzazione della vita quotidiana del paziente, intesa come impegno a fare in modo che il malato cronico non sia discriminato per la sua condizione patologica nell’ambiente lavorativo, familiare e a scuola, pur garantendogli una migliore assistenza e cura dal punto di vista clinico, facilitando l’accesso al servizio sanitario e migliorando l’appropriatezza delle terapie e delle prestazioni.
A che punto è il recepimento del Piano nelle diverse Regioni? Ci sono esperienze particolarmente significative per l’applicazione del PNC?
Per monitorare l’applicazione del PNC è stata istituita a livello ministeriale una Cabina di regia composta da rappresentanti del Ministero della Salute, come i Direttori generali delle funzioni di Programmazione, Prevenzione, Alimenti, Sistema statistico, Sistema informativo, e di altre istituzioni, come l’Istituto Superiore di Sanità, l’Agenas e l’AIFA, oltre ad esperti a livello nazionale di cronicità. La Cabina di regia inoltre ha il compito di raccogliere le “buone pratiche” che si stanno portando avanti nelle diverse Regioni.
In questi tre anni, sono 11 le Regioni che hanno recepito formalmente il Piano, ma anche altre Regioni che non hanno ancora predisposto un atto formale si stanno indirizzando verso questo modello di gestione della cronicità.
Nella fase di stesura del Piano è stata condotta una ricognizione di tutti i modelli assistenziali sulla cronicità esistenti in Italia, con l’obiettivo di predisporre un documento che non fosse in conflitto con quello che già esisteva nel nostro Paese. Alcuni modelli organizzativi erano già attivi, come ad esempio quello delle Reti cliniche integrate in Toscana, i modelli di stratificazione messi a punto in Veneto o le esperienze di Lombardia ed Emilia Romagna. Il Piano ha inteso rafforzare il concetto della necessità di un nuovo modello di gestione, offrendo uno spunto soprattutto alle Regioni che non avevano ancora affrontato questo argomento. Ad esempio in questi anni abbiamo visto come le Case della Salute, che rappresentano una modalità operativa di Unità di Cure Complesse Primarie (UCCP), sono state adottate anche in Lazio.
Inoltre, se è vero che alcune delibere regionali contengono un recepimento ancora molto formale del Piano, altre Regioni, come l’Umbria, sono scese più nella pratica e hanno individuato i vari passaggi da mettere in atto, quali saranno i compiti dei Direttori generali nell’applicazione del piano, individuando alcuni PDTA specifici e prevedendo una riorganizzazione generale dell’assistenza. Perché il punto chiave del Piano riguarda proprio l’organizzazione, in continuità con quanto previsto e realizzato fino ad oggi, a partire dalla Legge 833 di Istituzione del Servizio Sanitario Nazionale, ma con una nuova visione del cronico rispetto all’acuto, che porta con sé una serie di cambiamenti anche nel comportamento professionale di tutte le figure coinvolte.
In merito ai cambiamenti a livello organizzativo, nella Cabina di regia e nella valutazione dell’applicazione del PNC avete già riscontrato se sono stati implementati sistemi innovativi di remunerazione dell’assistenza ai malati cronici?
Per il momento siamo ancora nella fase iniziale e non abbiamo esperienze concrete, anche se Ministero e Regioni stanno lavorando su questo aspetto. In effetti, tra gli strumenti per favorire l’applicazione del Piano, avevamo già inserito il riferimento ad un sistema di remunerazione non più a prestazione ma a performance, perché il percorso del paziente cronico può essere caratterizzato, ad esempio, da una maggiore spesa per i farmaci bilanciata da un risparmio sulle mancate ospedalizzazioni. In questo senso per il cronico è auspicabile il superamento dei silos di spesa separati (farmaci, prestazioni, ospedale, territorio).
In questi tre anni, sono 11 le Regioni che hanno recepito formalmente il Piano
Un altro elemento utile per l’applicazione del Piano è il Nuovo Sistema Informativo Sanitario (NSIS) che, oltre ai flussi già esistenti (SDO, i farmaci, le prestazioni specialistiche…), ha predisposto linee di monitoraggio aggiuntive sull’assistenza territoriale, la riabilitazione e la residenzialità.
Nella stessa ottica si è inserito il Nuovo Sistema di Garanzia (NSG) con l’obiettivo di indicare alle Regioni come identificare il target di popolazione attraverso l’analisi dei dati amministrativi e di fornire gli indicatori di processo e di esito per una rilevazione omogenea a livello nazionale. Ad esempio, dalla sperimentazione effettuata in alcune Regioni è emerso che l’esame del fondo oculare per il paziente diabetico in alcune realtà viene effettuato ogni due anni e in altre no.
In conclusione, quale impatto auspica che possa avere il Piano Nazionale Cronicità sul nostro sistema sanitario?
Prima di concludere, vorrei ancora sottolineare due elementi fondamentali, che chiamano in causa importanti innovazioni tecnologiche e di processo. Innanzitutto la domiciliarità, cioè cercare di portare il più possibile i pazienti al proprio domicilio, evitando le riacutizzazioni della malattia e le conseguenti ospedalizzazioni. Gestire il paziente a domicilio significa sfruttare al meglio la sanità digitale, quindi tutto quello che riguarda la telemedicina, il teleconsulto e la teleassistenza, aspetti ai quali il Piano dedica particolare attenzione.
E infine, l’autonomia del paziente, con l’obiettivo di rendere le persone sempre più autonome nella gestione della propria patologia, soprattutto laddove vengono utilizzati alcuni devices, come nel diabete o nella BPCO.
Senza dubbio, questi cambiamenti influenzeranno in maniera significativa il nostro sistema sanitario e anche il comportamento professionale di tutte le figure coinvolte. Ad esempio, recentemente con il Ministero della Salute e l’Ordine degli psicologi ho lavorato all’elaborazione e alla pubblicazione di un documento sul ruolo dello psicologo nella gestione della cronicità. Lo stesso si dovrà fare con altre categorie, soprattutto per quelle figure che hanno lavorato sempre in maniera molto settoriale e che ora vengono inserite in questo percorso di diagnosi e cura. Tutto ciò dovrà però essere sempre visto e integrato nella cornice del Piano, che deve rappresentare un cambiamento epocale sia per l’ospedale sia per il territorio.
Come si vede, il Piano apre ad una complessità di interventi e per il suo intento di rottura rispetto al passato può essere giustamente considerato, secondo me, “una nuova riforma”, perché dà una visione della cronicità completamente diversa dall’approccio precedente.
In questo senso, il Piano va ad influenzare la “cultura” delle persone, sia chi cura sia chi viene curato e, come tutto quello che passa attraverso un cambiamento culturale, richiede tempi lunghi. Prima dovranno manifestarsi le ricadute culturali e poi saremo in grado di rilevare anche i risultati operativi. Ci vorrà un po’ di tempo però credo che la prima pietra sia stata posta.
Le malattie croniche sono in costante aumento in Italia e nei Paesi a sviluppo economico avanzato e la gestione della cronicità rappresenta una sfida importante per la sostenibilità del nostro Servizio Sanitario Nazionale. Nel nostro Paese, secondo stime recenti dell’Osservatorio Nazionale sulla Salute nelle Regioni italiane dell’Università Cattolica del Sacro Cuore di Roma, quasi il 40% della popolazione soffre di almeno una patologia cronica. Si tratta di 24 milioni di persone, e circa la metà presenta multicronicità (Tabella I). Attualmente le patologie croniche più frequenti sono l’ipertensione, l’artrite/artrosi e le malattie allergiche, mentre la spesa sanitaria per la gestione della cronicità è stata nel 2017 di circa 67 miliardi di euro, e per il 2028 si stima che possa arrivare fino a 71 miliardi circa [Osservatorio Nazionale sulla Salute nelle Regioni Italiane, 2019]. L’aumento della prevalenza di malati cronici è un fenomeno ad origine multifattoriale, che dipende dal trend demografico di invecchiamento della popolazione, correlato all’aumento della sopravvivenza, al miglioramento delle condizioni economico-sociali e alla disponibilità di nuove terapie.
A livello europeo e mondiale, è stato calcolato che circa il 70-80% delle risorse sanitarie siano dedicate alla gestione delle patologie croniche: nell’Unione europea questo corrisponde ad una spesa di circa 700 miliardi di euro, allocati per il 97% al trattamento delle patologie e solo per il 3% investiti in prevenzione [Consiglio dell’Unione europea, 2013].
La cronicità rappresenta una priorità anche per il nostro Ministero della Salute, che ha emanato il Piano Nazionale della Cronicità (PNC), approvato in Conferenza Stato-Regioni il 15 settembre 2016. Sono passati oltre 3 anni dall’approvazione, ma gli obiettivi e le finalità continuano ad essere di stretta attualità, come dimostrano i dati sopra riportati sull’impatto della cronicità sul sistema della salute pubblica.
Come ricordato nelle premesse del PNC, le patologie croniche richiedono un approccio assistenziale diverso dalla gestione dell’acuto perché necessitano di interventi per periodi di lunga durata e prevedono una forte integrazione tra SSN e servizi sociali: questo comporta la necessità di ricorrere a servizi residenziali e territoriali che spesso non sono ancora sufficientemente implementati, e in maniera uniforme, nel nostro Paese. Il Piano Nazionale della Cronicità è nato dunque «dall’esigenza di armonizzare a livello nazionale le attività in questo campo» per proporre «un disegno strategico comune» con l’intento di «promuovere interventi basati sulla unitarietà di approccio, centrato sulla persona, orientato su una migliore organizzazione dei servizi, e una piena responsabilizzazione di tutti gli attori dell’assistenza» [PNC, 2016].
|
Patologie |
2017 |
2028 |
2038 |
|
Persone con almeno 1 patologia cronica |
24.040 |
25.233 |
25.589 |
|
Persone con almeno 2 patologie croniche |
12.578 |
13.907 |
14.673 |
|
Ipertensione |
10.702 |
11.846 |
12.523 |
|
Artrosi/artrite |
9.723 |
10.803 |
11.506 |
|
Malattie allergiche |
6.428 |
6.313 |
5.940 |
|
Osteoporosi |
4.772 |
5.279 |
5.757 |
|
Bronchite cronica |
3.553 |
3.731 |
3.856 |
|
Diabete |
3.411 |
3.634 |
3.908 |
|
Disturbi nervosi |
2.732 |
2.925 |
2.978 |
|
Malattie cardiache |
2.499 |
2.689 |
2.926 |
|
Ulcera gastrica o duodenale |
1.435 |
1.586 |
1.611 |
Tabella I. Persone (valori assoluti in migliaia) per presenza di patologie croniche e tipologia di patologia. Anno 2017 e proiezioni anni 2028 e 2028 [Osservatorio Nazionale sulla Salute nelle Regioni Italiane, 2019].
Il documento è suddiviso in due parti: la prima di carattere più generale e la seconda dedicata ad una serie di patologie con bisogni assistenziali specifici. Di seguito riporteremo alcuni temi selezionati dal PNC.
Un’adeguata gestione della cronicità necessita di un sistema di assistenza continuativa, multidimensionale, multidisciplinare e multilivello
Innanzitutto, nella prima parte, si illustra il disegno complessivo del piano e vengono individuati gli elementi chiave della gestione della cronicità: aderenza, appropriatezza, prevenzione, cure domiciliari, informazione, educazione ed empowerment, conoscenza e competenza. Il Piano sottolinea l’importanza di un sistema di cure centrato sulla persona e, in particolare, sulla realizzazione di progetti di cura personalizzati a lungo termine, che consentano la razionalizzazione dell’uso delle risorse e il miglioramento della qualità di vita, nell’ottica di prevenire le disabilità e la non autosufficienza. In quest’ottica, uno strumento fondamentale viene identificato nel Percorso Diagnostico-Terapeutico-Assistenziale, il cosiddetto “PDTA”, che deve essere sviluppato in modo tale da prendere in carico il paziente integrando tutti gli attori dell’assistenza e del welfare: le cure primarie, la specialistica ambulatoriale, l’assistenza territoriale e quella ospedaliera, la comunità.
Il PNC descrive e analizza in modo molto dettagliato il “macroprocesso” di gestione del paziente, cioè il “percorso del malato cronico suddiviso in fasi”, per ognuna delle quali vengono riportati gli obiettivi specifici, le linee di intervento e i risultati attesi. In Figura 1 se ne riporta una sintesi che illustra le macroattività.
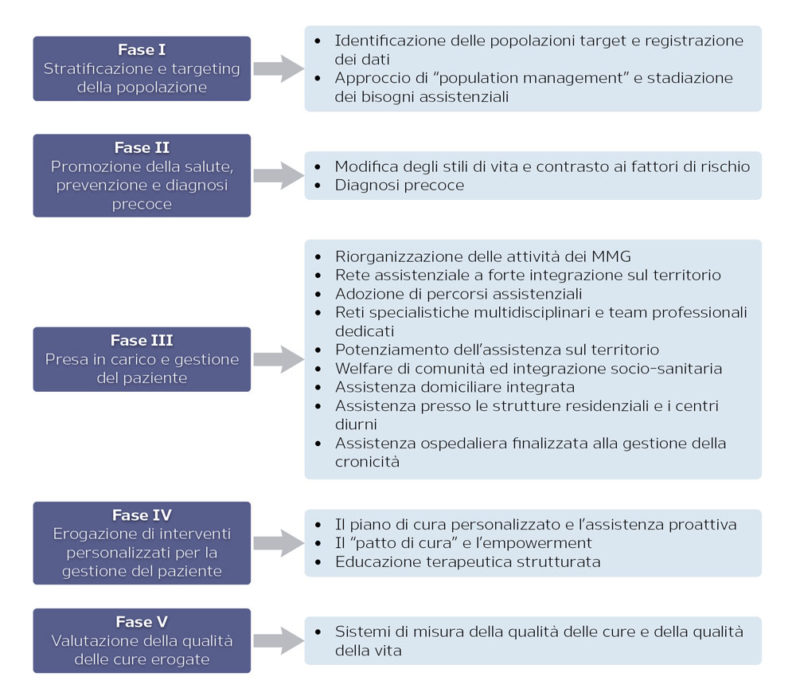
Figura 1. Fasi del macroprocesso di gestione del paziente e macroattività [PNC, 2016]
Nella fase 3, la cosiddetta “Presa in carico e gestione del paziente attraverso il piano di cura” il PNC riporta alcuni esempi di modelli di remunerazione delle prestazioni che potrebbero incentivare l’integrazione delle cure e pertanto potrebbero essere applicati efficacemente nei pazienti cronici. In particolare, il Piano illustra i seguenti modelli [PNC, 2016]:
Per la corretta applicazione di queste nuove modalità di remunerazione delle prestazioni erogate ai pazienti cronici, un elemento cruciale è l’identificazione del soggetto a cui compete la responsabilità clinica del paziente e delle risorse associate: come evidenziato dal Piano, nelle diverse Regioni il soggetto responsabile può essere di volta in volta differente, ed essere individuato nel Distretto, nella Casa della salute, nelle Unità Complesse di Cure Primarie (UCCP) o, ancora, nelle Aggregazioni Funzionali Territoriali (AFT).
La cronicità in età evolutiva
Anche se correlate con il trend demografico di invecchiamento generale della popolazione, le patologie croniche possono colpire anche pazienti in età pediatrica, che sono particolarmente a rischio di disagio e diseguaglianze: per questa ragione il PNC dedica un capitolo a parte alla cronicità in età evolutiva sottolineando la necessità di seguire i cambiamenti dei bisogni dei pazienti nelle differenti fasi di crescita, di monitorare attentamente lo sviluppo del bambino e di favorire l’inserimento nelle comunità scolastiche e ludico-ricreative e sportive. Inoltre, quando il paziente cronico è un bambino, il Piano evidenzia come assuma una rilevanza ancora maggiore la presa in carico della famiglia nel suo insieme, per valutare le competenze e il contesto socio-economico degli adulti responsabili del piccolo paziente [PNC, 2016].
Nell’elaborazione del PNC sono state previste le attività di monitoraggio dell’applicazione del Piano stesso, che devono operarsi a diversi livelli: innanzitutto è previsto un monitoraggio a livello centrale, che deve valutare il recepimento del Piano da parte delle Regioni e la conseguente implementazione di strumenti appropriati [PNC, 2016]. Quindi è previsto il monitoraggio dei nuovi assetti organizzativi e operativi messi in atto dalle Regioni: ad esempio devono essere predisposti degli indicatori per misurare l’attivazione della rete assistenziale, l’adozione nelle singole Aziende degli atti necessari a raggiungere gli obiettivi del Piano, la progettazione e realizzazione di interventi integrati per la promozione di corretti stili di vita e la prevenzione secondaria delle principali malattie croniche, la formazione di gruppi multi-professionali per il coordinamento e la definizione dei PDTA specifici [PNC, 2016]. Infine è prevista la valutazione dell’andamento dei principali indicatori di salute relativi alle singole patologie croniche per misurare, a breve e medio/lungo termine, i risultati in termini di performance, outcome e costi dei modelli di gestione della cronicità attuati dalle Regioni [PNC, 2016]. Gli indicatori di salute relativi alle singole patologie vengono riportati nella seconda parte del Piano (Tabella II).
Il Piano affronta anche aspetti trasversali dell’assistenza alla cronicità come la sanità digitale e l’umanizzazione delle cure
Come noto, al fine di monitorare l’applicazione del Piano e coordinare gli interventi, è attiva una Cabina di regia che comprende rappresentanti da diverse istituzioni (Ministero della Salute, AIFA, Agenas, Istituto Superiore di Sanità, Conferenza delle Regioni), Società scientifiche (Fism, Fnomceo e Fnopi) e Associazioni per la tutela dei malati (come il Coordinamento nazionale delle associazioni dei malati cronici di Cittadinanzattiva).
Nella seconda parte del PNC, come accennato in precedenza, hanno trovato spazio alcune patologie che, per gli estensori del Piano, necessitavano di un particolare approfondimento perché presentavano criteri peculiari di rilevanza epidemiologica, gravità, invalidità, peso assistenziale ed economico, difficoltà di diagnosi e accesso alle cure. Per ognuna vengono indicati, oltre a definizioni e dati epidemiologici, le principali criticità, gli obiettivi generali e specifici, le linee di intervento, i risultati attesi e i principali indicatori di monitoraggio [PNC, 2016].
In Tabella II si riportano le patologie e gli indicatori di monitoraggio [PNC, 2016].
|
Patologie |
Indicatori di monitoraggio |
|
Malattie renali croniche e insufficienza renale |
|
|
Malattie reumatiche croniche: artrite reumatoide e artriti croniche in età evolutiva |
|
|
Malattie intestinali croniche: rettocolite ulcerosa e malattia di Crohn |
|
|
Malattie cardiovascolari croniche: insufficienza cardiaca (scompenso cardiaco) |
|
|
Malattie neurodegenerative: malattia di Parkinson e parkinsonismi |
|
|
Malattie respiratorie croniche: BPCO e insufficienza respiratoria cronica (IRC) |
|
|
Insufficienza respiratoria in età evolutiva |
|
|
Asma in età evolutiva |
|
|
Malattie endocrine in età evolutiva |
|
|
Malattie renali croniche in età evolutiva |
|
Tabella II. Indicatori di monitoraggio per le singole patologie considerate dal PNC [PNC, 2016]
Da gennaio 2018 in Lombardia è attivo il nuovo modello di presa in carico per i pazienti con patologie croniche che parte da una stratificazione dei pazienti assistiti in Regione da almeno 2 anni per patologia cronica o rara o in condizioni di fragilità sociosanitaria e consente all’Agenzia di Tutela della Salute (ATS) competente per territorio di invitare il singolo paziente a scegliere un soggetto “gestore” che lo accompagna nel percorso di cura e a sottoscrivere insieme il “Patto di cura”, da rinnovarsi dopo il periodo di 1 anno. In seguito viene elaborato il “Piano di Assistenza Individuale” (PAI), sempre della durata di 1 anno, che dipende dalle esigenze cliniche del paziente e contiene tutte le prescrizioni necessarie (farmacologiche e non, di visite ed esami). È compito dell’ATS competente per territorio individuare i soggetti idonei a ricoprire il ruolo di Gestore che, in generale, può essere assegnato a Medici di Medicina Generale (MMG) e Pediatri di Libera Scelta (PLS) che operano in associazione con altri medici o Strutture sanitarie e sociosanitarie pubbliche e private accreditate, comprese Residenze Sanitarie Assistenziali (RSA), Centri Diurni Integrati (CDI) e Strutture riabilitative ambulatoriali. L’adesione al nuovo modello di presa in carico tramite il Gestore rimane facoltativa; chi non aderisce, continua ad usufruire dei servizi del SSN tramite MMG o PLS [Regione Lombardia, 2018].
Diversi sono i modelli di gestione della cronicità che le Regioni stanno implementando per recepire il PNC
Il modello adottato dalla Regione Emilia Romagna pone invece al centro dell’assistenza primaria la Casa della salute, la cui istituzione risale al 2010 e che negli anni ha assunto diverse funzionalità. Tra queste, a partire dal 2016, è stata specificata la «presa in carico della cronicità e fragilità secondo il paradigma della medicina d’iniziativa» [Assobiomedica, 2019]. In particolare, la gestione della cronicità viene affidata all’ambulatorio infermieristico, che deve essere presente all’interno delle Case della salute, e che deve assolvere ai seguenti compiti: identificazione e reclutamento dei soggetti a rischio (in collaborazione con gli MMG); chiamata attiva dei pazienti e recall telefonico, anche con il supporto di personale tecnico-amministrativo; accoglienza e presa in carico multiprofessionale e interdisciplinare; follow-up e monitoraggio del paziente nel rispetto di esami e visite previsti dal PDTA della patologia; educazione terapeutica finalizzata all’empowerment, all’autogestione della patologia e all’adozione di corretti stili di vita; continuità assistenziale, in caso di ricovero ospedaliero o in struttura intermedia come l’Ospedale di Comunità (case management) [Assobiomedica, 2019].
La Regione Veneto ha implementato negli anni scorsi un sistema di stratificazione della popolazione tramite il sistema Acg (Adjusted Clinical Group) che, translato dall’Università Johns Hopkins di Baltimora, ha consentito di utilizzare i flussi di dati del Servizio Sanitario Regionale per effettuare un’analisi della distribuzione delle patologie su territorio e, di conseguenza, gestire con maggiore efficienza le risorse in base ai bisogni di salute della popolazione. Su questa base, il Veneto ha previsto una gestione della cronicità suddiviso in due livelli: per la cronicità “semplice” il paziente viene seguito dai team dell’assistenza primaria organizzati in Medicine di Gruppo Integrate (MGI), mentre per la cronicità “complessa e avanzata” il riferimento sono i team multiprofessionali che devono coordinare i diversi nodi dell’assistenza per attuare i Piani Assistenziali Individualizzati (PAI) condivisi con il paziente. La rete ospedaliera viene coinvolta nella gestione della cronicità complessa anche in funzione di supporto alla domiciliarizzazione [Ghiotto, 2018].
In chiusura di questa breve rassegna del recepimento del PNC nelle diverse Regioni, che intende presentare alcuni esempi senza la pretesa di essere esaustiva, riportiamo l’esperienza della Regione Puglia, che ha avviato nel 2018 il progetto CARE Puglia 3.0., con durata sperimentale di 2 anni [Giunta regionale Puglia, 2018]. Se è vero che al centro di questo progetto è posta la figura del Medico di Medicina Generale, che ha il compito di inquadrare sul piano clinico e sociale le esigenze del paziente, disegnando il percorso individuale sulla base delle linee guida nazionali e internazionali, fondamentale è anche l’apporto del collaboratore di studio del MMG e dell’infermiere professionale: quest’ultimo assume la funzione di “case manager” per accompagnare il paziente nel percorso assistenziale, e viene supportato dal collaboratore di studio per la gestione informatica del processo e le pratiche amministrative necessarie [Giunta regionale Puglia, 2018]. La fase sperimentale si rivolge ad assistiti dalla Regione Puglia di età superiore a 40 anni e affetti dalle seguenti patologie: ipertensione arteriosa, diabete mellito di tipo 2, BPCO e scompenso cardiaco. Al termine della sperimentazione biennale, il progetto dovrebbe essere esteso a tutta la popolazione di pazienti cronici e a tutti gli MMG [Giunta regionale Puglia, 2018].
Bibliografia di riferimento
Il Servizio Sanitario Nazionale (SSN) si trova oggi a fronteggiare uno scenario complesso, segnato da un progressivo incremento dell’età media della popolazione e da una contestuale transizione epidemiologica dettata da una maggiore incidenza delle patologie croniche sulla domanda di cure. Contestualmente si ha un aumento delle aspettative di salute da parte dei cittadini che ha portato a una evoluzione dei bisogni e a una continua richiesta di prestazioni sanitarie.
In questo contesto il distretto, disciplinato dalle normative nazionali (D.Lgs 1999 n. 229, Legge 8 Novembre 2000 n.328, Legge Costituzionale 18 ottobre 2001, PSN 2003-2005, PSN 2001-2013, D.Lgs n.159/2012) è l’articolazione territoriale delle Aziende Sanitarie che assicura i servizi di assistenza primaria relativi alle attività sanitarie e sociosanitarie. Il distretto viene dunque identificato come il luogo dove si valuta il fabbisogno e la domanda di salute e dove viene elaborata un’adeguata e condivisa pianificazione strategica.
I distretti in Italia oggi si presentano come organizzazioni con territori e popolazioni di riferimento rimarchevoli e differenti tra di loro. Si possono individuare in media circa 85.000 abitanti, con un range molto ampio che varia da Regione e Regione. Si passa infatti da un minimo di circa 25.000 abitanti per la Provincia di Bolzano, ad un bacino massimo di circa 120.000 abitanti per la Lombardia. Inoltre, si registra circa un 11% dei distretti con una popolazione di riferimento inferiore a 30.000, circa un 25% con un numero di residenti compreso tra 30.000 e 60.000 e il restante con più di 60.000 abitanti [1].
La mission del distretto è di garantire l’erogazione dei Livelli Essenziali di Assistenza (LEA) governando la domanda di salute della popolazione di riferimento in modo da promuovere la corretta fruizione dei servizi relativi all’assistenza primaria. Non vi è nessuna specifica relativa alle modalità con cui queste funzioni vengono portate a termine, è competenza della Regione di riferimento fornire indicazioni sui diversi approcci da utilizzare per l’erogazione dei servizi. I servizi possono essere erogati direttamente dal distretto oppure gestiti “in outsourcing” tramite negoziazioni con altre strutture accreditate. Il distretto esercita in maniera separata, come previsto dalla normativa, sia la funzione di committenza che la funzione di produzione. Nello scenario nazionale italiano, si evidenziano infatti distretti con prevalente funzione di committenza e distretti che si concentrano sulla funzione di produzione passando a distretti di tipo misto che esercitano entrambe le funzioni in maniera coordinata. Ad esempio, la Regione Liguria ha costituito una forma distrettuale con l’obiettivo di favorire in maniera concreta l’integrazione delle politiche partendo dall’organizzazione territoriale ossia il distretto sociosanitario. In Puglia invece il distretto sociosanitario rappresenta una articolazione territoriale, operativa, organizzativa di coordinamento e di responsabilità delle ASL [1].
Oggi in Italia i distretti sono piuttosto diversificati per territori e popolazioni di riferimento
Dal punto di vista della committenza, il distretto risulta essere l’attore principale dell’intero processo, coordina il rapporto tra domanda e offerta mettendo in atto i percorsi assistenziali. Per quanto riguarda la funzione di produzione, il distretto coordina tutta gli attori della “primary care”, cercando di valorizzare l’integrazione dei propri presidi.
Nello specifico, la funzione di committenza si sostanzia in questa serie di attività [2]:
Queste attività di committenza fanno riferimento a funzioni di governo strettamente collegate all’ambito manageriale ed economico del sistema che si basa sull’analisi continua dei bisogni della comunità e sulla configurazione di servizi, tenendo conto degli attori presenti e delle risorse disponibili.
Andando più nel dettaglio, il termine “committenza” (Commissioning) nasce alla fine degli anni ’90 nel mondo anglosassone per definire un’attività differente dal semplice acquisto di beni e servizi da parte delle organizzazioni sanitarie, che comprendesse al suo interno anche tutte le attività volte ad assicurare una reale risposta ai bisogni di salute di una popolazione [3, 4].
Il Royal College of General Practitioners [4,5] ha identificato 5 principi fondamentali che dovrebbero orientare una buona attività di committenza:
Applicando dunque il Commissioning Cycle all’ambito del distretto, esso può essere visto come un processo ciclico costituito essenzialmente da tre fasi temporalmente distinte: l’analisi dei bisogni di salute, l’acquisizione dei servizi e il monitoraggio e valutazione dei risultati (Figura 1) [2].
Figura 1. Le tre fasi del Commissioning Cycle nell’ambito del distretto [2]
La fase di analisi dei bisogni di salute prevede un’attenta ricognizione dei bisogni trasversali alle diverse aree territoriali e un’attività di intensificazione di quelle unità di offerta territoriali che raccolgono bacini d’utenza con bisogni di accesso e disponibilità temporale dei servizi più critici. Avere un’analisi dettagliata e puntuale dei bisogni permette una maggiore equità nella distribuzione dei servizi, andando a disincentivare accessi inappropriati nelle strutture ospedaliere. La qualificazione dei bisogni distintivi per territorio di riferimento consente di realizzare un’effettiva capillarità dell’assistenza, offrendo l’opportunità di graduare più accuratamente l’autonomia gestionale delle strutture territoriali e di potenziare le sinergie tra le professionalità coinvolte in tutto il processo di gestione del paziente.
Per quanto riguarda la seconda fase, cioè l’acquisizione dei servizi, abbiamo già ricordato come tali servizi possano essere prodotti internamente, acquistati da un attore del servizio sanitario o al di fuori dello stesso con l’obiettivo di lavorare e saper utilizzare il concetto di rete territoriale. Tale fase è caratterizzata dall’identificazione delle opportunità di miglioramento per offrire un insieme di servizi mirati a soddisfare i bisogni di salute identificati, dalla definizione dei sistemi di fornitura con sottoscrizione di contratti con i fornitori e da una gestione appropriata della domanda, monitorando, in maniera continuativa, l’adeguatezza dei servizi in funzione del volume di attività atteso, degli standard di sicurezza e della qualità delle cure per assicurare che non vengano sovra o sottoutilizzati. Inoltre, un’ulteriore attività è legata alla verifica che tutti i pazienti utilizzino i servizi offerti in maniera ottimale.
Nella fase di monitoraggio e valutazione dei risultati è fondamentale l’integrazione di dati e informazioni di natura differente, compresi i vari feedback restituiti dai pazienti che sono utili per valorizzare e incentivare il confronto interno ed esterno per favorire la diffusione della conoscenza. Come step finale, in modo da misurare le performance, può essere utile l’implementazione di un panel di Key Performance Indicators (KPI), strutturati in maniera chiara e univoca, suddivisi per area o per figura professionale, tenendo conto dei flussi di dati a disposizione e orientati a generare risultati coerenti con le risorse a disposizione e con le variabili chiave della pianificazione strategica e della programmazione. La misurazione attraverso indicatore può essere utile nel valutare sia a monte che a valle il processo assistenziale, sulla base di dati provenienti da evidenze empiriche. Si riportano alcuni esempi di KPI da implementare su più distretti relativi ad un’area:
Centralità del paziente e radicamento nella comunità locale sono tra le finalità del distretto
La suddivisione del ciclo della committenza in diverse fasi può portare a caratterizzarla con un ciclo temporale ben definito che può essere ad esempio annuale, mentre nella realtà il ciclo della committenza deve essere inteso come un processo continuo in cui diverse attività coesistono e si sovrappongono [4,6].
Come già accennato in precedenza, la tipologia di servizi e di attività che vedono il Distretto come punto di riferimento richiede come requisito il lavoro di rete e, conseguentemente, il conoscere, il saper lavorare ed utilizzare le reti [4]. La programmazione regionale dovrà dunque tendere a una logica di continuità e coordinamento assistenziale puntando sul progressivo potenziamento delle strutture territoriali; queste dovranno essere adeguate al fabbisogno odierno dei pazienti e in grado di interagire in maniera proattiva con le strutture ospedaliere. Oggi si è chiamati a migliorare il sistema mediante una organizzazione in rete degli erogatori di assistenza, con l’obiettivo di supportare il paziente nel suo iter di cura attraverso i diversi livelli di assistenza necessari. Si tratta, cioè, di ridisegnare l’offerta assistenziale in un’ottica d’integrazione tra i diversi setting di cura. Questo al fine di realizzare non solo un più adeguato approccio ai bisogni del cittadino ma anche una riduzione dei ricoveri e delle spese associate.
Il distretto è il luogo in cui favorire il coinvolgimento dei professionisti e la loro integrazione, l’appropriatezza, la sicurezza, la trasparenza e la sostenibilità delle attività sanitarie e socioassistenziali, puntando sulla centralità del paziente e sul forte radicamento nella comunità locale. In questo modo è possibile approcciarsi in modo più adeguato ai bisogni del cittadino, offrendo anche un servizio al paziente fragile nel proprio ambiente sociale, senza costringerlo a percorsi gravosi per lui, per i suoi cari e per la comunità.
In questo contesto è pertanto auspicabile che le Regioni e le Agenzie di Tutela della Salute (ATS) mettano in pratica tutte le iniziative orientate a conferire al distretto un effettivo ruolo centrale di coordinamento, in modo da svolgere un ruolo di committenza di servizi a tutto campo, presidiando la commessa complessiva dell’assistenza e di tutta l’offerta.
Nel distretto si sperimentano nuovi modelli organizzativi
Ad oggi, nel panorama nazionale, si evidenziano numerose esperienze orientate al potenziamento della funzione di tutela e di committenza, riservando la produzione ad altre realtà. L’evoluzione normativa e le esperienze sviluppate in questi anni in Italia mostrano come il distretto sia oggi uno degli ambiti di sperimentazione più vivaci.
In sintesi, il distretto oggi è un luogo dove vengono continuamente sperimentati nuovi modelli organizzativi e in cui deve essere favorito il coinvolgimento e l’integrazione dei professionisti sanitari attraverso un potenziamento della rete territoriale supportati da metodologie innovative con l’obiettivo di raggiungere migliori standard di efficacia, sicurezza e appropriatezza delle attività sanitarie e sociosanitarie perseguendo la centralità del paziente nel suo contesto di riferimento.
Bibliografia di riferimento
Intervista a Claudio Amoroso, Direttivo FARE, Consulente Agenzia Sanitaria Regionale Abruzzo.
Intervista a Francesco Saverio Mennini, EEHTA, CEIS, Facoltà di economia, Università di Roma “Tor Vergata”. Kingston University, London, UK. Ispor Italy Rome Chapter.